Ожиріння та ішемічна хвороба серця
Від лабораторії атерогеноміки, Канадського центру серцево-судинної генетики Руді, та відділу кардіології, Медичний факультет, Інститут серця Університету Оттави, Отава, Онтаріо, Канада.
Ожиріння - це складний метаболічний розлад, яким страждає 35% дорослого населення Сполучених Штатів. Як важливий фактор ризику розвитку ішемічної хвороби серця (ІХС) та її метаболічних прецедентів, він став однією з найсерйозніших проблем зі здоров'ям у багатьох частинах світу. Nordestgaard та співавт. 1 раніше повідомляли, що алельний показник ожиріння, заснований на 3 однонуклеотидних поліморфізмах (SNP), асоціюється з ІХС, і, згідно з іншими висновками, 2,3 підтримує причинно-наслідковий зв’язок. Як повідомляється у цьому випуску, 4 вони прагнули визначити проміжні продукти, на яких лежить підвищений ризик.
Їхній підхід представляє нове застосування принципів менделівської рандомізації до медіаційного аналізу, спрямованого на вивчення потенційних причинно-наслідкових механізмів, які можуть пов'язувати ожиріння із серцево-судинними захворюваннями з акцентом на ліпопротеїни, артеріальний тиск (АТ), глюкозу та С-реактивний білок (СРБ). Використання ОНП, які вносять значний внесок у кожний показник маси тіла (ІМТ) та посередницькі змінні, що впливають на ризик ІХС, включаючи залишковий холестерин без голоду, холестерин ліпопротеїдів високої щільності (ЛПВЩ), холестерин ліпопротеїдів низької щільності (ЛПНЩ), систолічний та діастолічних АД, глюкози та СРБ, вони намагалися пояснити, наскільки ці змінні сприяють збільшенню ризику ІХС із збільшенням ожиріння (рисунок). Однією з переваг цього дослідження є велика популяція досліджень, що складається з 3 великих датських когорт, що охоплює ≈ 90 000 особин та ≈ 14 000 результатів ІХС.
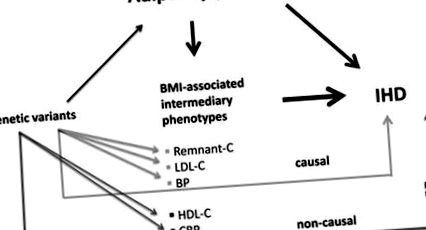
Малюнок. На основі принципів менделівської рандомізації, за умови дотримання всіх застережень, якщо генетичні варіанти, пов'язані з даною ознакою, асоціюються з фенотипом захворювання, ознака і фенотип вважаються причинно-наслідковими. Varbo та співавт. 4 демонструють значущі зв'язки вимірюваного індексу маси тіла (ІМТ) з ішемічною хворобою серця (ІХС) та кожною із зазначених ознак посередника. Аллельний показник ризику, заснований на обмеженій кількості однонуклеотидних поліморфізмів (ОНП), для кожного із залишків холестерину, холестерину ліпопротеїдів низької щільності (ХС ЛПНЩ) та артеріального тиску (АТ) також асоціюється з ІХС та пояснює значну, але невелика частка надлишкового ризику від генетично обумовленого ожиріння, що підтримує причинно-наслідковий зв’язок. На відміну від цього, хоча виміряний ІМТ добре корелює з кожним з ліпопротеїдів високої щільності (ЛПВЩ) та С-реактивного білка (СРБ), генетичні варіанти, пов'язані з останніми ознаками, не змінюють ризик ІХС, вказуючи на непричинну зв'язок.
Основна висновок полягає в тому, що загальноприйняті генетичні варіанти для посередницьких змінних пояснюють значну, але незначну частку надлишкового ризику ІХС через генетично обумовлене ожиріння, серед яких ХС ЛПНЩ (8%), систолічний АТ (7%), залишковий холестерин (7%), діастолічний АТ (5%) та глюкоза (4%) без участі ні ЛПВЩ, ні СРБ. Останній висновок узгоджується з попередніми менделівськими рандомізаційними дослідженнями, 5,6 вказуючи, що це не є причинними факторами ризику. На відміну від цього, надмірний ризик спостереження із використанням вимірюваних фенотипів був більшим на рівні 21% для ХС ЛПНЩ, 11% для кожного з систолічних та діастолічних АТ, 6% для глюкози, що відображає той факт, що генетичні варіанти, що протестуються неповно, передбачають даний проміжний фенотип.
Тут слід зазначити (їх Рисунок 2 4), що спостережувальна асоціація виміряного ІМТ із ХС ЛПНЩ та залишком холестерину згладжується або навіть змінюється для осіб з ІМТ> 30 кг/м 2. Дійсно, середні рівні ХС ЛПНЩ у людей, що страждають ожирінням, зазвичай близькі до середнього показника в популяції. Таким чином, висновки потрібно інтерпретувати відповідно і застосовувати найголовніше до ефекту варіації ІМТ у межах норми (2) та надмірної ваги (25–30 кг/м 2), а не від ожиріння.
Враховуючи, що одним з найважливіших факторів ризику ІХС, пов’язаних із ожирінням, є цукровий діабет, здається дивним, що асоційовані з глікемією ОНП не були сильно пов’язані із надлишком ризику ішемічної хвороби серця. Тут могло б бути корисно включити діагноз цукровий діабет або рівні А1с замість одного вимірювання глюкози. Інші показники ожиріння, безпосередньо пов’язані з метаболічними ознаками, такі як обхват живота7, також могли б посилити цей висновок.
Існують інші обмеження, властиві цьому аналізу. Включені SNP передбачають невелику частину кожної посередницької змінної і в багатьох випадках обмежуються кількома генами (LDLR, APOB, PCSK9 для LDL-C; ATP2B1, CYP17A1 для АТ; LIPC, ABCA1 для HDL-C). Оскільки різні біологічні шляхи ведуть до мінливості цих ознак, інтерпретація результатів повинна обмежуватися процесами, регульованими генами, включеними в аналіз. За наявності даних бажано побудувати оцінку генетичного ризику на основі більшої кількості ОНП ризику для кожного фенотипу. Наприклад, нещодавні дослідження геномних асоціацій виявили 157 значущих локусів для ознак ліпідів у плазмі крові 8–10 та 98 локусів для варіації ІМТ. 11,12 Вимогою до менделівської рандомізації є відсутність плейотрофії. Однак плейотропні ефекти очевидні для всіх 3 генів, що демонструють асоціації із залишковим холестерином. TRIB1 також співпрацює з LDL-C та HDL-C та APOA5 з HDL-C та LDL-C 8. Генетичні варіанти поблизу GCKR (кодують рецептор глюкокінази) пов'язані з підвищенням рівня глюкози та СРБ натще, але зниженням рівня тригліцеридів 13 (а отже, і залишкового холестерину).
Загалом, висновки представляють інтерес і поширюють попередні звіти цієї групи, що пов'язують показник генетичного ризику ІМТ з ІБС, 1 з метаболічними факторами ризику ІХС, включаючи залишковий холестерин 14 та АТ 15 та СРБ. 15 Ступінь, в якій виявлено, що ризик ІХС опосередкований факторами ризику, пов’язаними з ІМТ, може здатися малим, враховуючи загальне переконання, що ожиріння збільшує серцево-судинний ризик лише настільки, наскільки виникають метаболічні відхилення. Однак концепція здорового ожиріння із ожирінням нещодавно була поставлена під сумнів, і збільшення частоти серцево-судинних захворювань також виявляється у пацієнтів із ожирінням без явної метаболічної дисфункції. 16 За відсутності даних, що вказують на те, що гіпертонія або дисліпідемія призводять до більшого ризику ІХС у осіб із ожирінням порівняно з нормальною вагою, головний висновок дослідження, що пов'язані з ліпопротеїнами фактори ризику слід лікувати у осіб з ожирінням, які не можуть досягти та підтримувати втрату ваги, просто узгоджується із сучасними настановами для загальної сукупності.
Виходячи з цього та інших нещодавніх досліджень, автори наголошують на необхідності проведення великих клінічних досліджень, що вивчають, чи зниження залишкового рівня холестерину у осіб із підвищеним рівнем знизить ризик ІХС. Тут важливо нагадати собі, що залишки холестерину та тригліцеридів тісно корелюють. У цьому дослідженні, за винятком пацієнтів з важкою гіпертригліцеридемією, залишковий рівень холестерину не вимірювали безпосередньо, а отримували з формули, заснованої на оціненому вмісті холестерину в багатих тригліцеридами ліпопротеїнах. Незважаючи на дані, про які повідомляється тут, та кілька генетичних та менделівських рандомізаційних досліджень 17–19, що підтверджують причинно-наслідковий зв’язок між тригліцеридами та серцево-судинним ризиком, нещодавні великі рандомізовані контрольовані дослідження, що тестують фармакологічні агенти, що найбільш ефективно знижують тригліцериди та залишковий холестерин, а саме ніацин 20 та фібрати, 21, 22 глибоко розчарували.
Джерела фінансування
Цю роботу фінансували Канадські інститути досліджень здоров’я (CIHR) MOP-2390941, OPB-134211, MOP-136936 та Фонд серця та інсульту Канади BR-7519 .
- Люди з ожирінням, метаболічно здорові »Люди з більшим ризиком ішемічної хвороби серця - Ендокринні новини
- Ожиріння та серцеві хвороби, що поєднують точки здоров’я храму
- Ожиріння та кровообіг серця
- Ожиріння та хвороби серця
- Ожиріння Це хвороба чи вибір Інституту досліджень жіночого здоров’я