Ожиріння та СПКЯ: наслідки для діагностики та лікування
Річард С. Легро
1 Кафедра акушерства та гінекології, Медичний коледж Пенсильванського державного університету, Герші, Пенсильванія
Анотація
Здається, сьогодні у світі існує епідемія ожиріння та синдрому полікістозних яєчників (СПКЯ). Однак ожиріння саме по собі не є частиною фенотипу у багатьох частинах світу. Ожиріння, швидше за все, не є причиною СПКЯ, як свідчить висока поширеність СПКЯ серед відносно нечисленних груп населення. Однак ожиріння погіршує багато аспектів фенотипу, особливо такі фактори ризику серцево-судинної системи, як непереносимість глюкози та дисліпідемія. Це також пов'язано з поганою реакцією на лікування безпліддя та, ймовірно, підвищеним ризиком ускладнень вагітності у тих жінок, які завагітніли. Хоча більшість методів лікування ожиріння, за винятком баріатричної хірургії, досягають помірного зниження ваги та поліпшення фенотипу СПКЯ, заохочення втрати ваги у пацієнта із ожирінням залишається однією з передових методів лікування. Однак необхідні подальші дослідження для визначення найкращих методів лікування, і роль методів життя у жінок із нормальною вагою при СПКЯ невизначена.
Епідемія ожиріння у розвинутих країнах світу застигла нас зненацька, поки сьогодні не стала головною проблемою охорони здоров'я у всьому світі. По дорозі незрозумілий ендокринний розлад, відомий як синдром полікістозних яєчників (СПКЯ), також вразив нас. Звідки ми запитуємо себе, звідки взявся весь цей СПКЯ, і що більш важливо, що нам з цим робити?
Спільний підйом обох змусив нас пов’язати їх між собою якимось причинно-наслідковим чином. По мірі того, як жінки ставали товстішими, вони ставали все більш вологими з меншою кількістю менструацій; епідемії йдуть рука об руку. Ця концепція, якщо істинна, буде інформувати як про лікування, так і про профілактику розладу (тобто лікувати СПКЯ із зниженням ваги та запобігати цьому, намагаючись підтримувати нормальну вагу підлітків та молодих людей).
Це привабливе поняття, але, можливо, занадто просте для такого складного та різнорідного розладу, як СПКЯ. У цій статті досліджується альтернативна гіпотеза, зокрема, що ожиріння не викликає СПКЯ, а тому лікування ожиріння навряд чи може “вилікувати” СПКЯ. Ожиріння чітко модифікує фенотип СПКЯ, особливо метаболічно, і притупляє реакцію на лікування, особливо лікування безпліддя. Ця стаття визнає несприятливі метаболічні ефекти ожиріння на фенотип СПКЯ. Однак повідомлення про те, щоб забрати додому, полягає в тому, щоб не ігнорувати ожиріння, коли воно проявляється СПКЯ, а не ігнорувати СПКЯ, яке страждає ожирінням.
Взаємозв’язок ожиріння та СПКЯ: Вплив часу та місця
Постулати Коха були розроблені, щоб довести причинний зв’язок між конкретним мікробом та хворобою. Вони можуть бути адаптовані до взаємозв'язку між ожирінням та СПКЯ. Ожиріння набувається завдяки змінам у харчуванні та способі життя, які набуваються через контакт з іншими людьми в нашому суспільстві. Перший постулат, таким чином, перефразовуючи ожиріння, оскільки набутий збудник інфекції міг би сказати: «Ожиріння повинно бути в достатку у всіх, хто страждає на цю хворобу, але не повинно бути у тонких здорових організмів». Однак очевидно, що СПКЯ часто зустрічається у худих жінок.
Оригінальний опис Штейна та Левенталя зазначає асоціацію ожиріння з поєднанням ановуляції, гірсутизму та полікістозу яєчників. 1 Однак, хоча і достатньо, це не було необхідним для фенотипу. Багато оригінальних жінок із так званим синдромом Штейна-Левенталя були худими. Перевага доказів свідчить, що жінки з СПКЯ такі ж худі або товсті, як і інші жінки в оточуючому населення. Найкращими прикладами є розгляд класичних досліджень СПКЯ, проведених Сем Йеном та співавторами з 1960-х та 1970-х років, де середня вага жінок із СПКЯ становить 2,3. Ці жінки мали нормальну вагу до найкращої надмірної ваги. Коли Америка набирала вагу, зростали і жінки із СПКЯ, так що до 21 століття жінки із СПКЯ зростали разом із рештою суспільства. Наприклад, середній ІМТ жінок становив 35 у двох великих багатоцентрових дослідженнях лікування жінок із СПКЯ, одне проведене у 1990-х роках троглітазоном 4, а одне у 2000-і роки метформіном та кломіфеном. 5 Обидва ці випробування набирали суб’єктів на основі незрозумілої гіперандрогенної хронічної ановуляції.
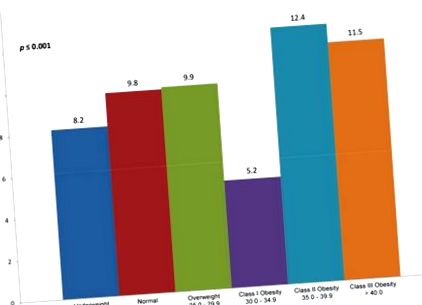
Цю гіпотезу можна дослідити, розглянувши нещодавні дослідження поширеності СПКЯ серед невибраної популяції в Сполучених Штатах (рис. 1) або в різних популяціях у всьому світі (таблиця 1) та середнього ІМТ або ваги у цих уражених жінок із СПКЯ. Існує небагато досліджень, які проспективно вивчали невідібрану популяцію жінок. Дослідження групи Azziz, які систематично фенотипували жінок, які претендували на роботу в академічний центр охорони здоров’я (на відміну від тих, хто звертався до клінік) 6,7, усунули більшу частину упередженості відбору, яку могло б запровадити будь-яке дослідження на базі клініки (тобто жінки при СПКЯ частіше звертаються за медичною допомогою через гірсутизм, порушення менструального циклу, безпліддя, ожиріння тощо). У невибраної популяції збільшення ІМТ має мінімальний вплив на поширеність СПКЯ (рис. 1). 8 Коли ми визнаємо, що інші дослідження поширеності можуть мати недоліки через різний ступінь упередженості відбору, ми зазначаємо, що поширеність СПКЯ має тенденцію бути досить постійною, тоді як ваги та ІМТ сильно різняться. Ці ваги та ІМТ, як правило, відображають ваги жінок у більшій популяції.
Поширеність синдрому полікістозних яєчників (СПКЯ) за категорією індексу маси тіла (ІМТ) у невиділеній групі жінок, які претендують на роботу в академічний медичний центр на південному сході США. Адаптовано з Yildiz et al. 8
Таблиця 1
Індекс маси тіла у жінок із синдромом полікістозних яєчників у всьому світі та без нього, як повідомляється в дослідженнях поширеності невибраних груп населення
Клінічна гіперандрогенія та/або гіперандрогенемія
Виключення інших супутніх розладів, таких як гіперпролактинемія, аномалії щитовидної залози
СПКЯ, синдром полікістозу яєчників; ІМТ, індекс маси тіла; NA, не застосовується; ФТ, вільний тестостерон; ЛГ, лютеїнізуючий гормон.
Ці дослідження також висвітлюють незрозумілий вплив діагностичних критеріїв на фенотип СПКЯ. 9 Багато досліджень зараз підтвердили, що діагностичні критерії, які спрямовані на полікістоз яєчників, як з гіперандрогенією, так і з олігоменореєю, мають тенденцію виявляти меншу популяцію і з меншою поширеністю метаболічних відхилень, таких як гіперглікемія, дисліпідемія або гіпертонія. 10–12 Полікістоз яєчників є загальним, якщо не є нормальним явищем у молодих жінок. 13 Отже, діагностичні схеми, які надмірно покладаються на наявність полікістозу яєчників, швидше за все, дозволяють виявити молодшу популяцію, яка, швидше за все, здоровіша і худіша. Зростання віку в репродуктивні роки залишається однією з найважливіших асоціацій або предикторів збільшення ваги, а також розвитку таких основних захворювань, як серцево-судинні захворювання та рак.
Які механізми ожиріння викликають СПКЯ?
Ожиріння було пов’язане з порушенням функції осі гіпоталамус-гіпофіз-яєчник (ГПО) через безліч механізмів, що сприяють розвитку СПКЯ. Хоча в ендокринній системі зворотного зв'язку часто важко виділити одиничні впливи, оскільки це може вплинути на всіх учасників циклу, я досліджую кожен компонент циклу зворотного зв'язку, визнаючи, що ефекти, швидше за все, інтерактивні, а в деяких випадках і адитивні.
Ефекти яєчників
Ожиріння пов’язане з інсулінорезистентністю та компенсаторною гіперінсулінемією. Показано, що інсулін служить у культурі як ко-гонадотропін для стимулювання вироблення андрогенів яєчників. 14 Кілька тяжко інсулінорезистентних гіперінсулінемічних станів у жінок були пов'язані з вираженою гіперандрогенемією, такою як леправчанізм. 15 Невелике збільшення кількості циркулюючих андрогенів яєчників було зафіксовано при вливанні інсуліну жінкам із нормальними яєчниками 16, а також коли жінки з діабетом 1 типу отримують інсулін. 17 Введення протидіабетичних препаратів, що знижують рівень інсуліну або покращують чутливість до інсуліну, було пов’язане зі зниженням рівня андрогену в крові та збільшенням частоти овуляції. 4,18
Кілька інших факторів росту та запальних факторів збільшуються при ожирінні і можуть додатково стимулювати надлишкову продукцію андрогенів яєчників або пригнічувати ароматизацію андрогенів до естрогенів. 19
Гіпоталамо-гіпофізарний вплив
Ожиріння пов'язане з багатьма факторами, які можуть впливати на функцію гіпоталамусу гіпофіза. Інсулінорезистентність та/або гіперінсулінемія були пов'язані з прямими гіпоталамічними ефектами, які можуть сприяти порушенням секреції гонадотропіну. 20 Миші з ожирінням із селективним вибиванням рецептора інсуліну в гіпофізі мають роздільну здатність нормальної секреції гонадотропіну та покращують фертильність, що означає пряму роль дії інсуліну при СПКЯ. 21 Такі експерименти, очевидно, важче виконувати на людях, але існує безліч інших механізмів, за допомогою яких ожиріння може впливати на функцію HPO.
Введення таких адипокінів, як лептин, є ключовим для контролю овуляторної функції. Це добре видно на прикладі нервової анорексії або гіпоталамічної аменореї, де секреція гонадотропіну пригнічується із відповідною втратою овуляторної функції. Той факт, що заміщення лептину сам по собі може призвести до відновлення секреції гонадотропіну, розвитку фолікулів, а в деяких випадках овуляції у жінок з гіпоталамічною аменореєю підтримує пряму роль маркерів жирового та енергетичного обміну на репродуктивну функцію. 22 Було менше досліджень впливу харчової поведінки та таких гормонів, що виділяються під час травлення, як інкретини на репродуктивну функцію. 23–25 Але можливо, що такі гормони та інші регулятори апетиту можуть також впливати на секрецію гонадотропіну.
Інші ефекти ожиріння на функцію HPO
Ожиріння може впливати на периферичний метаболізм статевих стероїдів або регулятори статевих стероїдів. Дія андрогенів пов’язана не тільки з рівнем циркулюючих андрогенів та місцевих рецепторів, але також з периферичним метаболізмом андрогенів та зв’язуючими білками, такими як глобулін, що зв’язує статеві гормони (ГСПГ), що обмежує периферичну біодоступність андрогенів. Подальший метаболізм андрогенів у периферичних ділянках впливає на дію. Наприклад, вважається, що андрогени зазнають периферичної ароматизації на багатьох ділянках, що може мати як місцеві ефекти, пов’язані з СПКЯ, так і системні дії, якщо ці метаболіти секретуються. Одним з прикладів є перетворення слабких андрогенів на 5α знижених потужних андрогенів у пілоїдному одиниці, що заохочує кінцеву диференціацію волосся. Іншим прикладом місцевих ефектів є гіпотеза ароматизації, яка стверджує, що гематоенцефалічний бар’єр відносно непроникний для естрогенів, але може транспортувати андрогени через бар’єр, який потім ароматизується в клітинах центральної нервової системи. 27 Цей процес може бути критичним для нормального нейророзвитку чоловіків. Тестостерон, що виділяється яєчком плода, дифундує в чоловічий мозок, де місцево ароматизується в естрадіол, що є критично важливим для початку маскулінізації.
Є також приклади, коли периферичний метаболізм може мати віддалені ендокринні ефекти. Жирова тканина містить ароматазу, яка може сприяти підвищенню рівня біоактивних естрогенів з андрогенів, які потім потрапляють в циркуляцію. Це може призвести до затримки статевого дозрівання у хлопчиків, а також до прискореного статевого дозрівання у дівчаток. 28 Це також може призвести до підвищення рівня естрону, яке відзначається у жінок із СПКЯ. 29 Цей механізм також пов'язаний з фемінізацією чоловіків та розвитком молочних залоз, що спостерігається у станах ожиріння чоловіків. При СПКЯ це може бути одним із механізмів, який сприяє як ановуляції, як свідчить успіх таких антиестрогенів, як кломіфен та летрозол у стимулюванні овуляції. Вважається, що це середовище сприяє стану естрогену, який не протистоїть, сприяючи розвитку гіперплазії ендометрія. 30 Відносний розподіл та кількість жиру можуть впливати на метаболічний та репродуктивний фенотип жінок із СПКЯ. Жінки з підвищеним центральним ожирінням і підвищеним вмістом вісцерального жиру, як правило, виявляють вищий рівень метаболічної дисфункції, запалення та гіперандрогенії. 31
Нарешті, відносно андрогенний та відносно резистентний до інсуліну стан пов’язаний із пригніченням печінкової секреції ГСГГ. 32 Це призводить до підвищеної біодоступності андрогенів на периферії, в мозку, як зазначалося раніше, в пілоїдному відділі, печінці тощо. Збільшення рівня естрогену, або через введення естрогенних речовин, таких як кломіфен або пероральні контрацептивні таблетки, або через вагітність було пов’язане з помітним збільшенням ГСГ у жінок із СПКЯ. 5,34,35 Подібним чином зменшення інсуліну, таке як досягнення за допомогою сенсибілізуючих до інсуліну речовин (рис. 2), було пов’язане із подібним збільшенням SHBG, додатково обмежуючи дію андрогенів на периферії. 4
(A) Вплив троглітазону (TGZ) на рівень циркулюючого інсуліну натще, (B) тестостерону, (C) глобуліну, що зв’язує статеві гормони (SHBG) (все порівняно з початковим рівнем), і (D) на швидкість овуляції (кількість [спостережувана/очікувана] овуляція в середньому для кожної групи лікування). PLC, плацебо. Зауважте, що суттєвого впливу збільшення доз ТГЗ на загальний тестостерон немає; однак існують залежні від дози збільшення маси тіла (дані не наведені). Адаптовано з Azziz et al. 4
Чому у всіх жінок із похмурим ожирінням не буває СПКЯ?
Які наслідки ожиріння мають метаболічні відхилення при СПКЯ?
Ожиріння пов'язане з підвищеною ймовірністю метаболічних наслідків. Вплив ожиріння та СПКЯ добре проілюстрували класичні експерименти Dunaif et al. 37,38 Ці експерименти показали, що вплив ожиріння та СПКЯ є незалежними та адитивними. Однак основним фактором, що визначає ці два фактори, є ожиріння, таке що ожиріння саме по собі у нормальних жінок асоціюється зі зниженою дією інсуліну порівняно з СПКЯ як такою у жінок із нормальною вагою (рис. 3). 38 Подальше ожиріння пов’язане із збільшенням ризику розвитку порушеної толерантності до глюкози (рис. 4), а жінки із нормальною вагою при СПКЯ відносно захищені порівняно з жінками із надмірною вагою та ожирінням. 39–41 Високий рівень поширеності непереносимості глюкози серед підлітків із ожирінням, які страждають ожирінням на СПКЯ, свідчить про те, що нормальний, пов’язаний з часом онтогенез інсулінорезистентності до діабету, тобто початкова компенсація через надлишкову секрецію β-клітин інсуліну з можливим зниженням розділ інсуліну, що супроводжується розвитком непереносимості глюкози та гіперглікемією натще, було знижено ожирінням. 42,43
Чутливість до інсуліну за діагнозом (синдром полікістозних яєчників [СПКЯ]: фіолетові смужки; контрольні жінки: сині смуги) та вагова група (худий у порівнянні з ожирінням), що визначається часто вживаним зразком внутрішньовенного тесту толерантності до глюкози. Адаптовано з Dunaif et al. 82
- Ожиріння у дітей - симптоми, діагностика та лікування BMJ Best Practice US
- Алгоритм діагностики та ожиріння Британської Колумбії Medical Journal
- СПКЯ, аменорея гіпоталамусу представляють незрозумілу картину для діагностики та лікування
- Ожиріння - причини, симптоми, лікування, діагностика
- Визначення ожиріння, причини, діагностика, лікування; Більше