Розлади кислоти/основи: метаболічний ацидоз
Чи є у цього пацієнта метаболічний ацидоз?
Метаболічний ацидоз, як правило, визначається наявністю низької концентрації бікарбонату в сироватці крові (норма 22-28 мЕкв/л), хоча іноді можуть існувати стани, коли бікарбонат сироватки є нормальним з підвищеною аніонною щілиною (наприклад, пацієнти з лактоацидозом, які отримували інфузію бікарбонату або пацієнти на гемодіалізі). Як правило, метаболічний ацидоз пов’язаний з низьким рівнем рН сечі, але залежно від наявності або відсутності респіраторного алкалозу він також може бути нормальним або підвищеним. Таким чином, пацієнт може мати ацидоз, але не бути кислотним.
Метаболічні ацидози виникають, коли в плазмі є надлишок кислоти. У базальному стані організм утворює приблизно від 12000 до 13000 ммоль вуглекислого газу (СО2) та 1-1,5 ммоль на кілограм маси нелеткої кислоти. Тіло має велику буферну здатність, а CO2-HCO3 є основною буферною системою. Двома основними шляхами виведення кислоти є легені (для CO2) та нирки (для нелетких кислот)
Метаболічний ацидоз може бути викликаний трьома основними механізмами: 1) підвищене вироблення кислоти; 2) втрата бікарбонату; та 3) зменшення виведення кислоти з нирок
Збільшення вироблення кислоти призводить до метаболічного ацидозу з аніонною щілиною (АГ) і включає безліч різних клінічних процесів, див. Таблицю 1. Ацидоз аніонної щілини може також спричинити заковтування кислотного навантаження.
Як втрата бікарбонату, так і зниження виведення ниркової кислоти призводять до метаболічного ацидозу з нормальним аніонним розривом (НГ). У разі втрати HCO3 хлорид зберігається для підтримки електричної нейтральності. Різні клінічні процеси узагальнені в таблиці 2.
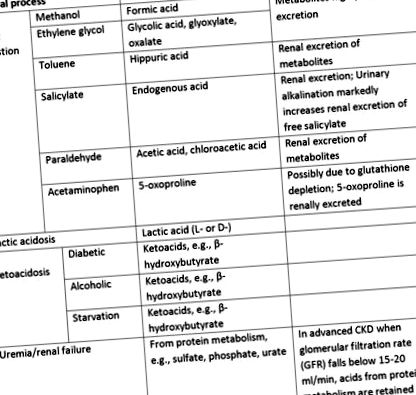
Токсичний прийом всередину є поширеною причиною метаболічного ацидозу АГ. Найпоширенішими причинами є інтоксикація метанолом та етиленгліколем. Ці спирти швидко всмоктуються із шлунково-кишкового тракту. Піковий рівень сироватки зазвичай досягається протягом 1-2 годин. Відразу після прийому всередину виникає велика осмолярна щілина в сироватці через наявність невимірених, дрібних, незаряджених молекул. Однак, оскільки ці батьківські спирти проходять двостадійний метаболізм (через алкогольдегідрогеназу та альдегіддегідрогеназу), осмолярна щілина розсмоктується, поки розвивається ацидоз аніонної щілини. Токсичність в основному походить від їх метаболітів.
Мурашина кислота є кінцевим метаболітом метанолу, а гліколят, гліоксилат та оксалат - кінцевими метаболітами етиленгліколю. Вони накопичуються і спричиняють пошкодження кінцевих органів, як тільки батьківський алкоголь досягне критичного рівня в сироватці крові (
20 мг/дл). Однак через повільний метаболізм печінки зазвичай виявляється прихований період за 24-48 годин, перш ніж ці токсичності проявляться, особливо якщо відбувається спільний прийом алкоголю (який конкурентно інгібує алкогольдегідрогеназу). Якщо лікування не буде розпочато, це може спричинити постійну шкоду. І метанол, і етиленгліколь виводяться переважно нирками, хоча легені сприяють певному виведенню метанолу.
Вдихання толуолу може призвести до метаболічного ацидозу як AG, так і NG. АГ викликається метаболітом толуолу, гіпурової кислоти. Однак гіпурова кислота швидко виводиться із сечею, і, коли аніон перевищується, аніонна щілина падає при стійкому ацидозі NG. Як правило, ці аніони виводяться з калієм, і як результат, потрапляння толуолу може призвести до вираженої гіпокаліємії.
5-оксопролін є все більш визнаною причиною метаболічного ацидозу АГ. Це результат виснаження глутатіону. Це запобігає гальмуванню зворотного зв'язку гамма-глутамілового циклу та накопиченню оксопроліну. Це призводить до метаболічного ацидозу аніонної щілини, але може також спричинити ацидоз NG та гіпокаліємію через швидку ниркову екскрецію аніона. Зазвичай це спостерігається у пацієнтів із хронічним прийомом ацетамінофену у великих дозах, особливо з ефектом літніх жінок. Інші фактори ризику включають сепсис, дисфункцію печінки та/або нирок.
L-молочнокислий ацидоз спричинений або перевиробництвом молочної кислоти з тканинної гіпоксії (молочнокислий ацидоз типу А), або недостатнім використанням молочної кислоти від дефіциту тіаміну/захворювань печінки, або інгібуванням фосфорилювання оксидатів, як правило, препаратом (тип лактоацидозу типу B). Молочнокислий ацидоз типу А є найбільш поширеним у клінічній практиці, і, як правило, пацієнти страждають на гіпертонію з очевидною поганою перфузією тканин. До препаратів, асоційованих з лактоацидозом типу B, належать метформін, фенформін, інгібітори нуклеозидної зворотної транскриптази та пропофол.
D-лактат унікальний, оскільки він не метаболізується L-лактатдегідрогеназою в організмі людини. Зустрічається у пацієнтів із синдромом короткої кишки. Коли обходить тонку кишку, велика кількість вуглеводів надходить у товсту кишку, де є велика кількість грампозитивних анаеробів (наприклад, лактобактерій). Вуглеводи метаболізуються в D-лактат, який потім всмоктується. Оскільки D-лактат не вимірюється рутинно, коли замовляють лактат у сироватці крові, його слід спеціально запитати, якщо є підозра на D-лактоацидоз
Кетоацидоз виникає при підвищеному перетворенні жирних кислот у кетокислоти (ацетоацетат, β-гідроксибутират) при декількох патологічних станах, особливо за відсутності інсуліну. При діабетичному кетоацидозі пізніше протягом періоду часто зустрічається метаболічний ацидоз НГ через ниркову екскрецію кетокислот. Це також пояснює сильний загальний дефіцит калію в організмі, який зазвичай спостерігається у цих пацієнтів.
Хронічна хвороба нирок із зниженою функцією нирок - часта причина метаболічного ацидозу. На ранніх фазах з помірним функціональним спадом (стадія 3 та рання стадія 4) нирка все ще здатна виводити органічні кислоти, тому ацидоз АГ не є поширеним явищем. Пацієнти зазвичай виявляють метаболічний ацидоз NG через зменшення виведення амонію. Як тільки функція нирок знижується до критичного рівня, як правило, на пізній стадії 4, кислоти метаболізму білків зберігаються, що призводить до метаболічного ацидозу AG.
Існує три основних типи канальцевого ацидозу нирок (RTA): 1) тип 1 (дистальний, RTA-1); 2) тип 2 (проксимальний, RTA-2) та 3) тип 4 (дистальний від низької стійкості до альдостерону або альдостерону, RTA-4). RTA-1 виникає внаслідок дефекту виведення дистальної канальцевої кислоти в результаті зменшення секреції Н + або зворотного витоку виділеного водню. Це може бути серйозним явищем та призвести до поступової втрати HCO3 (концентрація в сироватці крові
Таблиця 1.
Диференціальна діагностика метаболічного ацидозу АГ
Таблиця 2.
Диференціальна діагностика метаболічного ацидозу НГ
Таблиця 3.
Які тести виконувати?
Спочатку виміряйте артеріальний рН, PCO2 та концентрацію бікарбонату в сироватці крові.
Там, де присутній низький вміст бікарбонату, слід перевірити аніонну щілину, щоб визначити, чи є це щілиною, не щілиною або змішаним розладом. PCO2 допоможе визначити, чи є накладений респіраторний ацидоз чи алкалоз. Це можна встановити, підрахувавши, чи відповідає ступінь дихальної компенсації (Таблиця 4).
Сироватка AG = сироватка Na - сироватка (Cl + HCO3). Аніонний зазор - це конструкція, яка насправді не існує (електронейтральність завжди підтримується) і представляє різницю між загальновимірюваним аніоном (Na) та катіонами (HCO3 та Cl). Таким чином, аніонна щілина може змінюватися або через збільшення неміряних аніонів, або через зміну відносної кількості хлориду та бікарбонату. Для розрахунків використовується заміщений, а не скоригований натрій у сироватці крові. AG складається переважно з негативних зарядів на сироваткових білках, насамперед альбумінах. Нормальний рівень АГ у сироватці становить від 8 до 12 мекв/л, але різний в різних лабораторіях. Важливо відзначити, що зміни концентрації альбуміну в сироватці впливають на АГ, тому розрахований АГ слід коригувати на концентрацію альбуміну. AG зазвичай зменшується на 2,5 мекв/л за кожні 1 г/дл зниження сироваткового альбуміну нижче 4 г/дл.
При ускладнених змішаних кислотно-лужних розладах метаболічний ацидоз може бути менш очевидним. Важливо спочатку встановити первинний кислотно-лужний розлад, а потім перевірити компенсаторну реакцію для оцінки накладених кислотно-лужних розладів (див. Таблицю 4).
Для подальшої оцінки метаболічного ацидозу визначають дельта AG (ΔAG). ΔAG = AG (виміряно) -AG (нормально). Якщо ΔAG + сироватка HCO3 28, то також є метаболічний алкалоз.
Якщо встановлено метаболічний ацидоз АГ, слід призначити додаткові тести для визначення причин на основі анамнезу та фізичних даних.
Діагноз D-лактоацидозу слід розглядати у пацієнтів із синдромом короткої кишки. У цих пацієнтів спостерігається АГ-ацидоз, негативні кетони та нормальний рівень лактату в сироватці крові шляхом звичайного тестування лактату. Діагноз вірогідний, якщо ацидоз погіршується при прийомі всередину. Це вимагає спеціального тестування на D-лактат.
Оскільки алкоголь затримує метаболізм метанолу та етиленгліколю, АГ-ацидоз може не бути присутнім у пацієнтів, котрі вживають значну кількість алкоголю. У таких випадках підвищений осмолярний розрив сироватки може бути корисним для встановлення діагнозу. Аналіз сечі може дати важливий ключ до присутності етиленгліколю. Кристали оксалату кальцію часто зустрічаються в сечі (хоча і не специфічно), якщо потрапляє достатня кількість етиленгліколю. Остаточним тестом для діагностики токсичного прийому всередину є вимірювання рівня токсину в сироватці крові. Однак тест може бути недоступним, коли існує необхідність у терміновому прийнятті рішень.
Для метаболічного ацидозу NG сечову АГ часто використовують для розрізнення ниркових та позаниркових втрат HCO3. АГ сечі = сеча (Na + K -Cl). Первинним невиміреним аніоном є амоній, і в умовах метаболічного ацидозу нениркового походження повинно спостерігатися помітне збільшення екскреції амонію, яке виводиться з хлоридом і, таким чином, призводить до негативного розриву аніонів сечі. Позитивний розрив аніонів у сечі свідчить про недостатнє вироблення амонію та свідчить про наявність дистальної RTA. Однак виняток з цього може бути, коли є вільно відфільтрований аніон, що викликає ацидоз (наприклад, гіппурат або кетокислоти), оскільки вони будуть виділятися з сечею з амонієм, і, таким чином, розрив може бути позитивним, незважаючи на наявність великої кількості кількість виведення кислоти.
Щоб розрізнити різні типи RTA, корисні як рН сечі, так і сироватка К. Лужна сеча, гіпокаліємія та гіперкальціурія з ознаками утворення каменів у нирках передбачають RTA типу 1, тоді як відносна кисла сеча з гіперкаліємією передбачає RTA типу 4. Крім того, ацидоз при RTA типу 1, як правило, важкий, порівняно з типом 2 і 4 типу.
Після підтвердження метаболічного ацидозу NG додаткове тестування буде засноване на підозрі на діагнози. Рентгенологічна візуалізація відіграє обмежену роль у гострому лікуванні метаболічного ацидозу, за винятком рідкісних випадків, візуалізація може бути корисною для встановлення ішемії тканин/органів, нефрокальцинозу та інших процесів, пов’язаних з певним кислотно-лужним розладом.
Таблиця 4.
Як слід керувати пацієнтами з метаболічним ацидозом?
РН 10 мекв/л => VOD = 0,5 x BW; якщо сироватковий HCO3 між 5-10 мекв/л => VOD = 0,75 x BW; якщо сироватка HCO3 VOD = 1 x BW. Дефіцит HCO3 на літр = цільовий рівень HCO3 - початковий рівень HCO3 у сироватці крові.
Внутрішньовенно NaHCO3 надходить у вигляді 8,4% розчину. Для введення ізотонічного розчину три ампера (150 мл) NaHCO3 змішують з 1 літром D5W, щоб отримати
150 мекв/л NaHCO3. Пероральний NaHCO3: одна таблетка (650 мг)
Застосування терапії бікарбонатом для метаболічного ацидозу є суперечливим через відсутність продемонстрованих переваг, а також низку потенційних ускладнень, включаючи: 1) утворення СО2, що призводить до погіршення внутрішньоклітинного ацидозу; 2) зменшення іонізованого кальцію в сироватці крові, оскільки Са і Н + конкурують за зв’язування з альбуміном. Швидке підвищення рН може призвести до більшого зв’язування Са з альбуміном та зменшення іонізованого Са; і 3) об'ємне перевантаження.
Застосування бікарбонату у випадках органічного ацидозу (наприклад, кетоацидозу та L-лактоацидозу) також є суперечливим. У пацієнтів з важким ацидозом (рН 50 мг/дл. Зауважимо, що тіамін та піридоксин використовувались при інтоксикації етиленгліколем, оскільки вони брали участь в альтернативних шляхах елімінації гліоксилату. На сьогоднішній день даних, що підтверджують їх ефективність, немає.
Оскільки екскреція саліцилату з сечею може значно збільшитися з лужною сечею, поширена практика викликати лужний діурез. NaHCO3 iv (150 ммоль, змішаний в 1 літрі D5W) використовується для підвищення рН сечі до 7,5 або вище. Зазвичай ініціюють швидкість 0,5 ммоль/кг/год і титрують до цільового рН сечі. Важливо зазначити, що до режиму необхідно додавати KCl (зазвичай починається з 40 мекв. В.), Оскільки незмінне споживання калію в організмі незмінно присутнє і може маскуватися ацидозом.
- Про воду в організмі - Гормональні та метаболічні порушення - Посібники Merck Споживча версія
- Відкритий чемпіонат Австралії Алекс Звєрєв жартує з приводу того, що не носить синглети в стилі Рафаеля Надала Sporting News
- Agata muceniece швидко худне; Новини знаменитостей
- Agata muceniece - біографія, особисте життя, фото, фільми, Пол Прилучний та останні новини
- Синьо-зелені водорості - Новини здоров'я споживачів HealthDay