Вторинний розлад харчування: реальність? Звіт про наслідки наслідків травми головного мозку
Апарна Дас
Департамент психіатрії, Медичний коледж Маулана Азад, Інститут післядипломної медичної освіти та досліджень GB Pant, Нью-Делі, Індія
Дікша Ельвадхі
Департамент психіатрії, Медичний коледж Маулана Азад, Інститут післядипломної медичної освіти та досліджень GB Pant, Нью-Делі, Індія
Манушрі Гупта
Департамент психіатрії, Медичний коледж Маулана Азад, Інститут післядипломної медичної освіти та досліджень GB Pant, Нью-Делі, Індія
Анотація
Черепно-мозкова травма (ЧМТ) може призвести до змін у поведінці харчової поведінки. У цьому звіті описується випадок хворого на алкогольну залежність із поведінковими змінами та розладом харчової поведінки після травми лобової частки. 42-річний чоловік, преморбідно добре відрегульований, протягом багатьох років вживав алкоголь залежно. Він отримав субдуральну гематому в лобовій частці внаслідок дорожньо-транспортної пригоди 10 років тому. У пацієнта після ЧМТ почалася низька толерантність до розладів, агресивні спалахи, розлад, труднощі у виконанні завдань, апатія, мотивація та тяга до їжі, неможливість контролювати прийом на вигляд їжі. Під час тестування спостерігався дефіцит функцій лобової частки. Магнітно-резонансна томографія показала великі ділянки гліозу та енцефаломаляції з ураженням обох лобових часток із втратою паренхіми. Повідомлялося про порушення харчування після ЧМТ. Цей випадок підкреслює головну роль лобово-підкіркових ланцюгів у регулюванні харчових звичок.
ВСТУП
Черепно-мозкова травма (ЧМТ) - це образа головного мозку, яка спричинена зовнішньою силою. Нейропсихічні розлади є, мабуть, найчастішим ускладненням ЧМТ. Зв'язки між ЧМТ та різноманітними нервово-психічними розладами описували ще з тих часів, коли їх називали "травматичним божевіллям"
ЧМТ асоціюється з гамою психічних розладів, які можна розділити на розлади, які також спостерігаються у пацієнтів без пошкодження мозку, таких як зловживання речовинами, настрій, тривожність, психотичні, розлади особистості, та тих, які є унікальними для пацієнтів з пошкодженням мозку, оскільки Наприклад, мимовільний розлад емоційного вираження, анозогнозія, апросодія та занедбаність.
Дуже мало досліджень, які вивчали цікаву область розладів харчування після ЧМТ.
Порушення харчування - це постійне порушення харчової поведінки або поведінки, призначеної для контролю ваги, що суттєво погіршує фізичне здоров’я або психосоціальне функціонування. [1] Вони включають цілий спектр захворювань, серед яких основними категоріями є нервова булімія та нервова анорексія.
Етіологія та патогенез харчових розладів як такі все ще залишаються дуже дискусійними. У більшості пацієнтів з порушеннями харчування не виявляється вогнищевої патології мозку. Тим не менше, асоціації анорексії та нервової булімії з перинатальними ускладненнями в анамнезі [2,3] та травмами голови [4] вказують на роль мозкової патології в деяких випадках.
Ряд тематичних досліджень описує розлади харчової поведінки з внутрішньочерепними пухлинами, травмами або епілептогенними вогнищами. Література повідомляє про поодинокі випадки анорексії, гіперфагії та зміни харчових уподобань [5]. Зміни в дієтичних звичках після ЧМТ, як правило, були задокументовані щодо апетиту, [6] та сенсорних порушень смаку та/або запаху. [7]
В огляді 54 опублікованих клінічних випадків розладів харчування при вогнищевих травмах головного мозку було встановлено, що хоча прості зміни апетиту та харчової поведінки відбуваються з ураженням гіпоталамусу та стовбура мозку, більш складні синдроми, включаючи характерну психопатологію розладів харчування, пов'язані з пошкодженням правої лобової та скроневої частки. [8]
У вибірці зі 120 пацієнтів з важким ЧМТ Ciurli та співавт. (2011) виявили широкий спектр нервово-психічних симптомів: апатія (42%), дратівливість (37%), дисфорія/депресивний настрій (29%), розлад (28%), порушення їжі (27%) та збудження (24%). [9] Однак хворобливий голод або стійка гіперфагія (як це спостерігається у нашого пацієнта) після ЧМТ є рідкістю, але потенційно небезпечними для життя станами. Діагностичний огляд 88 госпіталізованих пацієнтів з ЧМТ виявив 2 (3%) пацієнтів із таким захворюванням. [10] У наступному звіті ми описуємо пацієнта з ЧМТ (гематома лобової частки). Він представив нам зміни в режимі харчування, які характеризувалися невпинним бажанням їсти, що було важко контролювати при погляді на їжу. Цей випадок унікальний, оскільки рідко розвивається гіперфагія після ЧМТ. Він також підкреслює важливість коркових структур у генезі ненормальної харчової поведінки та оскаржує загальноприйняте уявлення про те, що лише гіпоталамус відповідає за регулювання харчової поведінки.
ЗВІТ ПРО СПРАВУ
Тести функції крупозної долі у пацієнта показали дефіцит лобової частки, і він не зміг зробити тест на годинникові годинники.
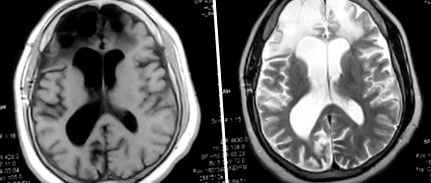
(a) Зображення T1 та (b) Зображення T2, що показує великі ділянки гліозу та енцефаломаляції, помітні за участю обох лобових часток. Є дані про втрату паренхіми при розширенні обох лобових рогів. Видно дифузне вираження мозкових борозен, що свідчить про дифузну атрофію головного мозку
Під час прийому симптоми абстинентного синдрому алкоголю контролювали за рахунок зменшення доз бензодіазепінів. Пацієнта попросили скласти щоденник харчування як частину самоконтролю. Однак пацієнт був не надто чесним з тим самим, оскільки не вважав своє харчування проблемою і споживав їжу таємно.
Шукали ендокринологічної консультації та рекомендацій щодо дієти щодо його розладу рівня глюкози в крові, і йому почали приймати метформін.
Беручи до уваги збільшення ваги та споживання алкоголю, йому також було призначено топірамат у дозі 100 мг разом з амісульпридом у дозі 200 мг для контролю поведінкових порушень.
При виписці глюкоза в крові пацієнта була в межах норми; однак у його режимі харчування не було перепочинку. Навчання пацієнта та залучення його до простих поведінкових втручань планується для наступних візитів.
ОБГОВОРЕННЯ
У нашому випадку очевидно, що початок розладу харчової поведінки тимчасово корелював із травмою лобової частки. Виконавчим функціям пропонується відігравати важливу роль у регулюванні широкого спектру поведінки, і харчова поведінка пропонується однією з них.
Фронтально-підкіркові (FSC) ланцюги, зокрема, є ефекторними механізмами, що дозволяють організму діяти у своєму середовищі. Існує п’ять основних ланцюгів FSC, з яких три походять від дорсолатеральної префронтальної кори (DLPFC), передньої порожнистої кори (ACC) або орбітофронтальної кори (OFC). Прототипова схема FSC - це замкнутий цикл, який бере початок у лобовій корі, проектується на смугасті структури (хвостату, путаменну та черевну смугасту тканину), від смугастого з’єднується з чорною речовиною (SN) та блідим куликом (GP), з цих двох структур з'єднується з конкретними ядрами таламуса, звідки виступає назад до лобової кори. Таким чином, стриатум, SN, GP та таламус - це підкіркові структури, які перебувають під впливом лобової кори. DLPFC дозволяє організувати інформацію для полегшення реакції; ACC необхідний для мотивованої поведінки, а OFC дозволяє інтегрувати лімбічну та емоційну інформацію у поведінкові реакції. Порушення виконавчих функцій, апатія та імпульсивність - ознаки дисфункції ланцюга FSC [11], яка спостерігалася у нашого пацієнта.
Порушення харчування можна розуміти як форми порушення регуляції поведінки, що свідчить про порушення функції ПФУ. Кілька досліджень показують, що PFC відіграє ключову роль у контролі харчової поведінки. Префронтально-підкіркові мережі регулюють харчування через зв’язки з гіпоталамусом. Різні дослідження нейровізуалізації також показали, що PFC, особливо OFC, відіграє важливу роль у зміцненні цінності їжі. Завдяки функціональним дослідженням нейровізуалізації голод і ситість були представлені в префронтально-підкіркових системах та обробці смаку та нюху при OFC. Вважається, що харчова поведінка порушується при різних захворюваннях, які стосуються префронтально-підкіркових систем. ЧМТ може пошкодити лобно-скроневі структури, що може спричинити відсутність самообмеження у харчуванні, стійкого до модифікації поведінки та пригнічувачів апетиту [12], що спостерігалося у нашого пацієнта.
Література також припускає, що вживання речовин та розлади харчової поведінки можуть бути розглянуті як неадаптивна імпульсивна та компульсивна поведінка. Обговорена вище справа страждала від ЧМТ на тлі алкогольної залежності і надалі прогресувала у розвитку нерегульованої харчової поведінки. Таким чином, зміни в харчових звичках, вживанні речовин та поведінці після травми голови можна пояснити залученням лобової, передньо-лобової областей та підкіркових ланцюгів. Це кидає виклик традиційній думці, що лише порушення гіпоталамуса лежить в основі розладу харчування та підкреслює залучення інших областей мозку та ланцюгів, які можуть бути причетними до причин харчових розладів. Кортикальні ураження викликають розлади харчової поведінки, як правило, коли вони розташовані в області скроневої та фронтальної асоціацій, які тісно пов’язані з базальною та діенцефальною системами, що контролюють апетит. [13] Вплив на лобно-скроневі ланцюги узгоджується з функціональними дослідженнями нейровізуалізації при порушеннях харчування [14,15], а також з доброякісними змінами в їжі, такими як синдром Гурмана [13], що описується як зайнятість їжею та перевагу до їжі; це доброякісне порушення харчування, пов’язане з ураженнями частин правої передньої півкулі головного мозку.
ВИСНОВОК
Отже, ми робимо висновок, що нинішні докази надають перевагу кортикальним механізмам у генезі розладів харчової поведінки над гіпоталамічними. Схеми FSC регулюють поведінку, і будь-яка хвороба чи ураження, пов’язане з ними, може спричинити неадаптивну поведінку. У цій галузі потрібні додаткові дослідження, оскільки це може мати важливе значення не лише для розширення нашого розуміння нейробіології розладів харчової поведінки, але також може мати терапевтичні наслідки, покращуючи таким чином управління та довгострокові результати пацієнтів з розладами харчової поведінки.
- Майлі Сайрус пояснює, чому вона перестала їсти веганську дієту; Мій мозок не було; t Належне функціонування
- Звіт розкриває жахливу реальність життя в полоні для Лоліти-косатки - тут; s Як допомогти
- Служба підтримки харчових розладів з насінням харчових продуктів та нервової анорексії
- Ліпома підшлункової залози - випадок з оглядом літератури Insight Medical Publishing
- Поживні речовини Повнотекстові ліпотоксичні травми диференціально регулюють мікросудинний ген мозку