Ожиріння: патофізіологія та втручання
І Чжан
Джу Лю
Цзяньлянг Яо
Банда Джи
3 Шкільна шлунково-кишкова лікарня, Четвертий Військово-медичний університет, Сіань, Шеньсі 710032, Китай; Електронні листи: nc.ude.ummf@gnagij (G.J.); moc.liamg@nahzgnoyein (Y.N.)
Довгий Цянь
4 Кафедра біомедичної інженерії Пекінського університету, Пекін, 100871, Китай; Електронна пошта: ten.haey@8002gnolnaiq
Цзін Ван
Гуаншен Чжан
Цзе Тянь
Йонжан Ньє
3 Шкільна шлунково-кишкова лікарня, Четвертий Військово-медичний університет, Сіань, Шеньсі 710032, Китай; Електронні листи: nc.ude.ummf@gnagij (G.J.); moc.liamg@nahzgnoyein (Y.N.)
І Еді. Чжан
5 Медичний центр по справах ветеранів Малком Рендалл, Гейнсвілль, Флорида 32608, США
Марк С. Голд
Іцзюнь Лю
4 Кафедра біомедичної інженерії Пекінського університету, Пекін, 100871, Китай; Електронна пошта: ten.haey@8002gnolnaiq
6 Кафедра психології Південно-Західного університету, Чунцин 400715, Китай
Анотація
Ожиріння представляє основну небезпеку для здоров'я 21 століття. Він сприяє супутнім захворюванням, таким як хвороби серця, діабет 2 типу, обструктивне апное сну, певні типи раку та остеоартроз. Надмірне споживання енергії, фізична бездіяльність та генетична сприйнятливість є основними причинними факторами ожиріння, тоді як мутація генів, ендокринні розлади, прийом ліків або психічні захворювання в деяких випадках можуть бути основними причинами. Розвиток та підтримка ожиріння може залучати центральні патофізіологічні механізми, такі як порушення регуляції мозкового кола та дисфункція нейроендокринних гормонів. Дієта та фізичні вправи пропонують основи лікування ожиріння, а препарати проти ожиріння можна приймати разом для зменшення апетиту або засвоєння жиру. Баріатричні операції можуть проводитись у пацієнтів з надмірно ожирінням, щоб зменшити об’єм шлунку та поглинання поживних речовин та спричинити швидше насичення. Цей огляд містить короткий опис літератури з патофізіологічних досліджень ожиріння та обговорює відповідні терапевтичні стратегії лікування ожиріння.
1. Вступ
Ожиріння є серйозною глобальною епідемією і представляє значну загрозу для здоров'я людей. Поширеність ожиріння зростає не лише серед дорослих, а й серед дітей та підлітків [1]. Ожиріння пов'язане з підвищеним ризиком розвитку атеросклеротичних цереброваскулярних захворювань, ішемічної хвороби серця, раку прямої кишки, гіперліпідемії, гіпертонії, хвороби жовчного міхура та цукрового діабету, а також вищої смертності [2]. Це покладає значне навантаження на соціальні витрати на охорону здоров'я [3]. Причин ожиріння безліч, і етіологія недостатньо відома. Ожиріння, щонайменше, частково пояснюється надмірним споживанням калорійної їжі та фізичною неактивністю [1,2,4]. Інші фактори, такі як риси особистості, депресія, побічні ефекти фармацевтичних препаратів, харчова залежність або генетична схильність, також можуть сприяти.
Ця стаття пропонує широкий огляд літератури з ожиріння з різних точок зору, включаючи епідеміологічні дослідження, харчову залежність, ендокринні та нейровізуалізаційні дослідження мозкових ланцюгів, пов’язаних з харчуванням та ожирінням. У ній представлено суперечливе в даний час поняття харчової залежності при ожирінні і сподівається викликати більше дискусій та дослідницьких зусиль для підтвердження цієї ідеї. Огляд також пропонує детальну інформацію щодо багатьох останніх досліджень нейровізуалізації деяких критичних нейронних ланцюгів, причетних до контролю апетиту та наркоманії. Це оновлення допоможе читачам глибше зрозуміти регуляцію ЦНС харчової поведінки та ожиріння та невропатофізіологічні основи наркоманії та ожиріння. І останнє, але не менш важливе: кінцевий розділ статті узагальнює відповідні терапевтичні підходи до лікування ожиріння та представляє нові захоплюючі стратегії лікування.
2. Епідеміологічні дослідження
Поширеність ожиріння різко зросла у більшості західних країн за останні 30 років [5]. Сполучені Штати та Сполучене Королівство спостерігали значне збільшення з 1980-х років, тоді як багато інших європейських країн повідомили про менші збільшення [3]. ВООЗ підрахувала, що приблизно 1,5 мільярда дорослих людей у віці старше 20 років мали надлишкову вагу у всьому світі, а 200 мільйонів чоловіків та 300 мільйонів жінок страждали ожирінням у 2008 році [6]. ВООЗ також прогнозує, що приблизно 2,3 мільярда дорослих матимуть надмірну вагу та більше 700 мільйонів людей із ожирінням до 2015 року [6]. Статистика у дітей показує тривожну тенденцію до зростання. У 2003 р. 17,1% дітей та підлітків мали надлишкову вагу, а 32,2% дорослих страждали ожирінням лише в США [2,7]. За оцінками, до 2030 року 86,3% американців можуть мати надлишкову вагу або ожиріння [8]. У 2010 р. Майже 43 млн. Дітей у віці до п’яти років мали надлишкову вагу [9]. Феномен ожиріння також привертає увагу в країнах, що розвиваються [6]. Китайський уряд повідомив, що загальна кількість людей із ожирінням становила понад 90 мільйонів, а надмірна вага - понад 200 мільйонів у 2008 році. Ця кількість може зрости до понад 200 мільйонів людей із ожирінням та 650 мільйонів із зайвою вагою протягом наступних 10 років [3].
Ожиріння спричиняє та погіршує супутні захворювання, знижує якість життя та збільшує ризик смерті. Наприклад, понад 111 000 смертей щороку у Сполучених Штатах пов’язані з ожирінням [10]. Епідеміологічні дослідження показують, що ожиріння сприяє більшій частоті та/або смерті від раку товстої кишки, молочної залози (у жінок у постменопаузі), ендометрію, нирок (ниркових клітин), стравоходу (аденокарцинома), кардії шлунка, підшлункової залози, жовчного міхура та печінки та, можливо, інших типів. Приблизно 15% –20% усіх випадків смерті від раку в США пов’язані із зайвою вагою та ожирінням [11]. Адамс та ін. [12] досліджував ризик смерті в потенційній когорті з понад 500 000 американських чоловіків та жінок із 10-річним спостереженням. Встановлено, що серед пацієнтів, які ніколи не курили, ризик смерті збільшується на 20–40% при надмірній вазі та у два - до три рази при ожирінні порівняно з особами із нормальною вагою [12].
3. Випивка і харчова залежність
3.1. Переїдання
Порушення режиму харчування та нездорова практика контролю ваги широко поширені серед підлітків, що може поставити їх під загрозу порушення харчової поведінки. Порушення харчування пов'язані з хронічним перебігом, високим рівнем рецидивів та численними супутніми медичними та психологічними захворюваннями. Тому потреба у ранньому виявленні та профілактиці розладів харчової поведінки стає важливою проблемою, яка вимагає більшої уваги з боку служб первинної медичної допомоги [18,19].
3.2. Харчова залежність
BED демонструє характеристики, які зазвичай спостерігаються при звиканні (наприклад, зменшення контролю та постійне вживання речовин, незважаючи на негативні наслідки). Накопичуються докази на підтримку концептуальних концепцій залежності від проблемного харчування [24]. Моделі на тваринах припускають взаємозв'язок між запоями та споживанням їжі, подібної до залежності. Щури, яким дають їжу, багату на смачні або перероблені інгредієнти (наприклад, цукор та жир), демонструють поведінкові показники запою, наприклад, споживання підвищеної кількості їжі протягом коротких періодів часу та пошук високоопрацьованих продуктів харчування незалежно від негативних наслідків (тобто електричної стопи шоки) [25,26]. Окрім поведінкових змін, щури також демонструють нервові зміни, пов’язані з наркоманією, такі як зниження доступності рецепторів дофаміну D2 [26]. Ці дані свідчать про те, що BED може бути одним із проявів харчової залежності [24].
Чи пов'язане ожиріння з пристрастю до їжі у деяких людей, що страждають ожирінням, досі залишається дискусійним. Зростаючі дані сприяють ідеї, що надмірне споживання їжі може спричинити звикання до поведінки [27]. Певні звикання до поведінки, такі як невдалі спроби зменшити споживання їжі або продовження годування, незважаючи на негативні наслідки, виявляються в проблемних режимах харчування [27]. Мозок також, схоже, реагує на дуже смачну їжу, подібним чином, як і на наркотики, що викликають звикання [28]. Сучасна гіпотеза полягає в тому, що деякі продукти харчування або інгредієнти, що додаються до продуктів, можуть спричинити процес звикання у сприйнятливих людей [29]. Процес звикання більш-менш розглядається як хронічна проблема рецидивів, що залежить від факторів, що підвищують тягу до їжі або пов’язаних з їжею речовин і підвищують стан задоволення, емоцій та мотивації [30,31,32,33,34].
3.3. Синдром Прадера-Віллі (PWS)
4. Гормони та пептиди кишечника
Багато периферичних гормонів беруть участь у контролі центральної нервової системи (ЦНС) апетиту та споживання їжі, винагороди за їжу або звикання. І смачні страви, і ліки здатні активувати систему винагороди за мезолімбічним дофаміном (DA), необхідну для регулювання залежності у людей та тварин [43,54,55,56,57,58]. Сигнали про голод і ситості з жирової тканини (лептин), підшлункової залози (інсулін) та шлунково-кишкового тракту (холецистокінін (CCK), глюкагоноподібний пептид-l (GLP-1), пептид YY3-36 (PYY3-36) та грелін) беруть участь у передачі інформації про енергетичний стан через нервово-гормональну вісь кишечник-мозок, головним чином орієнтована на гіпоталамус (HPAL) та стовбур мозку [58], і можуть прямо чи опосередковано взаємодіяти із шляхами DA середнього мозку для впливу на годування [59,60, 61].
4.1. Лептин
4.2. Інсулін
Взаємодія між центральним та периферичним гормональними сигнальними шляхами є складною. Наприклад, грелін стимулює дофамінергічні шляхи винагороди, тоді як лептин та інсулін інгібують ці ланцюги. Більше того, сигнальні схеми як в HPLA, так і в ARC отримують аферентні периферичні сенсорні сигнали та проектують і передають інформацію в інші регіони мозку, включаючи дофамінергічний центр середнього мозку [31].
4.3. Грелін
Грелін, який головним чином виділяється шлунком, є орексигенним пептидом, який діє на нейрони гіпоталамусу, що містять рецептори греліну, для здійснення центральних метаболічних ефектів [76]. Грелін збільшує споживання їжі у людини як за допомогою периферичного, так і центрального механізмів, що включає взаємодію між шлунком, HPAL та гіпофізом [77,78]. Грелін, здається, є ініціатором годування з піковими рівнями сироватки до прийому їжі та зниженими рівнями після цього [79]. Грелін може хронічно впливати на енергетичну рівновагу, враховуючи, що тривале введення греліну збільшує ожиріння [77,80]. Рівень греліну в сироватці крові нижчий у людей, що страждають ожирінням, порівняно з особами з нормальною вагою і характерно зростає із зменшенням ожиріння, демонструючи негативну кореляцію з високим ІМТ [81,82]. Грелін активізує ділянки мозку, важливі для гедонічних та стимулюючих реакцій на харчові сигнали [83]. Це включає активацію дофамінових нейронів у VTA та збільшення обміну дофаміну в NAc вентрального смугастого тіла [84]. Вплив на обробку винагороди в мезолімбічному дофамінергічному шляху може бути невід'ємною частиною орексигенної дії греліну [83], підтвердженого доказами того, що блокування рецепторів греліну в VTA зменшує споживання їжі [84].
4.4. Пептид YY (PYY)
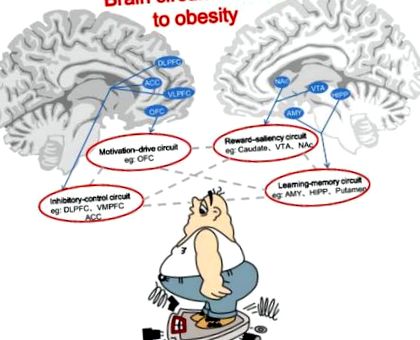
Мозкові ланцюги, пов’язані з ожирінням. Схеми включають мотиваційний привід (наприклад, OFC), вигідність винагороди (наприклад, VTA та NAc), інгібуючий контроль (наприклад, DLPFC, ACC та VMPFC) та навчальну пам'ять (наприклад, AMY, HIPP та Putamen) . Сірі пунктирні лінії представляють функціональну взаємодію між ланцюгами мозку. У цій моделі, під час впливу на підкріплювач (тобто продукти харчування) або підказки, обумовлені підсилювачем, здається, що спричинене ожирінням нижче сприйняття винагороди (оброблене схемою навчання-пам'ять), що сприяє переактивації схеми винагородження та мотивації, одночасно знижуючи активність схеми гальмуючого контролю. Загальним результатом у людей, що страждають ожирінням, є зменшена здатність або нездатність стримувати потяг до пошуку та споживання їжі.
Абревіатури: OFC: орбітальна лобова кора; VTA: вентральна тегментальна область; NAc: nucleus accumbens; DLPFC: дорсальна латеральна префронтальна кора; АСС: передня цингулярна звивина; VMPFC: вентромедіальна префронтальна кора; ЕМІ: мигдалина; HIPP: гіпокампу.
6.1. Схема нагородження
6.2. Схема приводу мотивації
6.3. Схема навчання-пам’яті
6.4. Схема гальмування-управління
7. Терапевтичні втручання
Існує ряд медичних та хірургічних стратегій для лікування ожиріння, крім типового поєднання дієти, фізичних вправ та інших модифікацій поведінки. Препарати для схуднення можуть набути чинності, запобігаючи поглинанню жиру або пригнічуючи апетит. Деякі хірургічні процедури зниження ваги, такі як шлунковий шунтування Roux-en-Y (RYGB), змінюють взаємодію мозку та кишечника та опосередковують втрату ваги. Трансплантація калової мікробіоти (FMT), інфузія суспензії калу здорової людини в шлунково-кишковий тракт іншої людини, успішно застосовується не тільки для полегшення повторної інфекції Clostridium difficile, але також для шлунково-кишкового тракту та не пов’язаних з ШКТ. такі захворювання, як ожиріння.
7.1. Дієтичні та способи життя
7.2. Препарати для схуднення
На сьогоднішній день Асоціацією з харчових продуктів та медичних препаратів США (FDA) затверджено чотири препарати для схуднення: Xenical, Contrave, Qsymia та Lorcaserin [4]. Ці ліки поділяють на два типи. Ксенікал - єдиний інгібітор поглинання жиру. Ксенікал діє як інгібітор ліпази, який зменшує всмоктування жирів з раціону людини на 30%. Він призначений для використання разом із режимом обмеження калорій, який контролюється медичним працівником [182].
7.3. Баріатрична хірургія
7.4. Трансплантація калових мікробіоти
8. Висновки
За останні роки було досягнуто значного прогресу у розумінні ожиріння з точки зору епідеміології, харчової залежності, нейрогормональної та ендокринної регуляції, нейровізуалізації, патологічного нейрохімічного контролю та терапевтичних втручань. Надмірне споживання калорійної їжі є одним із важливих причинних факторів ожиріння, який може спровокувати механізм харчової залежності. Ожиріння може бути наслідком поєднання дисфункції мозкових ланцюгів та нейроендокринних гормонів, пов’язаного з патологічним переїданням, фізичною неактивністю та іншими патофізіологічними станами. Нові терапевтичні стратегії стали доступними для лікування ожиріння, крім стандартного протоколу дієти та/або фізичних вправ. Сюди входять препарати проти ожиріння, різні баріатричні хірургічні процедури та FMT. Незважаючи на значний прогрес, ожиріння залишається актуальною проблемою охорони здоров'я і вимагає термінових і непохитних дослідницьких зусиль з метою висвітлення нейропатофізіологічних основ хронічного захворювання.
Подяки
Ця робота підтримується Національним фондом природничих наук Китаю за грантами №81470816, 81271549, 61431013, 61131003, 81120108005, 31270812; проект Національної ключової програми базових досліджень та розробок (973) за грантом № 2011CB707700; та Фонди фундаментальних досліджень для центральних університетів.
Внески автора
Ідзюн Лю, Марк С. Голд та І Чжан (Університет Ксідіан) відповідали за концепцію та дизайн дослідження. Gang Ji та Yongzhan Nie сприяли отриманню зображень. Цзянлян Яо, Цзін Ван, Гуаншен Чжан та Лонг Цянь допомагали в аналізі даних та інтерпретації висновків. І Чжан та Джу Лю (Університет Ксідіан) склали рукопис. І Еді. Чжан (штат Вірджинія) надав критичний перегляд рукопису для важливого інтелектуального змісту. Усі автори критично розглянули вміст та затвердили остаточну версію для публікації.
Конфлікт інтересів
Автори не заявляють конфлікту інтересів.
- Патофізіологія до фенотипу при аналізі астми ожиріння Американського грудного товариства
- Ожиріння та депресія Спільна патофізіологія та трансляційні наслідки - ScienceDirect
- Спеціальна проблема поживних речовин Дитяче ожиріння та сприяння харчуванню
- Зв'язок між ожирінням та пульсовим тиском у дітей результати Національного управління охорони здоров'я та
- Психічне здоров’я та ожиріння під час роботи центрів та інститутів COVID-19 GWSPH