Ожиріння та панкреатит
Анотація
Мета огляду
Пандемія ожиріння створює унікальний набір проблем для гострого панкреатиту - як за рахунок збільшення захворюваності на гострий панкреатит, так і погіршення тяжкості гострого панкреатиту. Цей огляд досліджує ці асоціації, основні механізми та потенційні методи лікування.
Останні висновки
Ми розглядаємо, як збільшення ожиріння, пов’язане з ожирінням, хірургічні та ендоскопічні втручання для лікування ожиріння, діабету та супутніх препаратів, таких як терапія на основі інкретину та гіпертригліцеридемія, можуть збільшити частоту гострого панкреатиту. Механізм того, як ожиріння може збільшити тяжкість гострого панкреатиту, обговорюється з акцентом на цитокіни, адипокіни, молекулярні структури, пов'язані з пошкодженням, та ліпотоксичність, що опосередковується ненасиченими жирними кислотами. Обговорено роль ожиріння у загостренні некрозу підшлункової залози; зосередження уваги на стеатозі підшлункової залози, пов’язаному з ожирінням. Ми також обговорюємо, як некроз перипанкреатичного жиру погіршує недостатність органів незалежно від некрозу підшлункової залози. Нарешті, ми обговорюємо нові види терапії, включаючи вибір внутрішньовенних рідин та використання інгібіторів ліпази, які показали перспективність під час важкого гострого панкреатиту.
Резюме
Ми обговорюємо, як ожиріння може сприяти збільшенню захворюваності на гострий панкреатит, роль виділення ліполітичних ненасичених жирних кислот у погіршенні гострого панкреатиту та потенційні підходи, включаючи відповідне управління рідиною та інгібування ліпази для покращення результатів гострого панкреатиту.
ВСТУП
Ожиріння стає пандемією, що зростає [1] із зростанням витрат на охорону здоров'я, а гострий панкреатит є однією з найпоширеніших гастроентерологічних причин госпіталізації в США, що вражає 275 000 пацієнтів щороку [2]. Ожиріння, ймовірно, сприяло збільшенню частоти [2,3] та тяжкості [4–11] гострого панкреатиту. Тут ми обговорюємо основні механізми та нові варіанти лікування гострого панкреатиту на основі клінічно значущих досліджень.
ОБГОВОРЕННЯ
Ожиріння описує надмірне ожиріння і в даний час вражає людей в пандемічних пропорціях. Ожиріння вісцерального відділу живота найбільше впливає на гострий панкреатит [12,13 ■■, 14]. Хоча визначення ожиріння різниться, у глобальному масштабі понад 35% дорослих мають надлишкову вагу (ІМТ> 25 кг/м 2) і більше 10% страждають ожирінням (ІМТ> 30 кг/м 2) [15]. Цікаво, що при визначенні критеріями, прийнятими національними організаціями, пропорція ожиріння зростає. Наприклад, хоча лише близько 4% чоловіків у Китаї чи Японії та 34% у Сполучених Штатах мають ІМТ більше 30 [15]; виходячи з обмежень обсягу талії, що стосуються цих країн, понад 35% дорослих чоловіків у всіх трьох країнах страждають ожирінням [16]. Тому, незважаючи на різні визначення ожиріння, показники ожиріння в животі настільки ж високі в усьому світі. Це важливо, оскільки за останні 3 десятиліття зросла як поширеність ожиріння [1], так і частота розвитку панкреатиту [3,17]. Більше того, як ми обговорюємо нижче, пацієнти з ожирінням мають вищий ризик важкого гострого панкреатиту (САП). У наступному розділі ми окремо обговоримо патофізіологію того, як ожиріння може збільшити частоту захворювання, а також погіршити тяжкість гострого панкреатиту.
Внесок ожиріння у розвиток гострого панкреатиту
Кілька способів, за допомогою яких ожиріння збільшує ризик гострого панкреатиту, зведені в таблицю 1 і обговорюються нижче:
Жовчокам'яна хвороба: у пацієнтів із надмірною вагою та ожирінням частішають захворювання жовчовивідних шляхів [18 ■, 19 ■] та панкреатит [19 ■]. Біліарна хвороба викликає гострий панкреатит камінням, осадом або мікролітіазом у біліопанкреатичних ходах або викликаючи рефлюкс жовчі або збільшуючи тиск в протоці підшлункової залози [20]. Ожиріння може впливати на утворення жовчнокам’яної хвороби за різними механізмами. Західна дієта з високим вмістом жиру може схилити до збагачених холестерином кристалів або каменів у жовчі [21], збільшуючи кількість кристалів холестерину [22] або зростання [23]. Це підтримують ожиріні діти з жовчним панкреатитом, які мають більшу ймовірність утворення каменів, ніж осад [24]. Додаткові фактори можуть включати зменшення кількості циркулюючих жовчних кислот та застій жовчного міхура через збільшення інтервалів між прийомами їжі, намагаючись схуднути або запобігти ожирінню [25,26]. Ожиріння може також впливати на діагностику жовчнокам’яної хвороби, оскільки одне дослідження повідомляє про зниження чутливості магнітно-резонансної холангіо-панкреатографії при виявленні жовчнокам’яної хвороби у пацієнтів із ожирінням та надмірною вагою [27].
Гіпертригліцеридемія (HTG): HTG асоціюється з ожирінням та панкреатитом [28,29]. Ожиріння може викрити первинний HTG із генетичних причин [30 ■] і є фактором ризику вторинного HTG [31 ■]. Втрата ваги, спосіб лікування HTG [32], є додатковим фактором ризику панкреатиту. Серед потенційних механізмів панкреатиту, викликаного HTG, є нерозчинність ліпідних тригліцеридів у водному середовищі крові, що призводить до мікротромбів у судинній системі підшлункової залози, що спричиняють ішемію та інфаркт підшлункової залози. Цікаво, що гіпертригліцеридемічний панкреатит, як правило, є важким [33–35] частіше, ніж інші причини. Це може бути пов’язано з ліполізом циркулюючих тригліцеридів та утвореними ненасиченими жирними кислотами (УЖК), що спричиняють SAP, як обговорюється нижче.
Цукровий діабет: Цукровий діабет типу 2 та ожиріння тісно пов’язані. Хоча діабет може виникати як гостре ускладнення панкреатиту через втрату маси або функції підшлункової залози, цукровий діабет типу 2 може збільшити ризик гострого панкреатиту через HTG [36 ■], жовчнокам’яну хворобу [37 ■] через дієту з високим вмістом жиру та інкретин лікування на основі - можливо, за допомогою гіпертрофії β-клітин [38]. Хоча точні механізми невідомі, гіпертрофія острівцевих клітин, наприклад, при незидіобластозі, може призвести до обструкції проток та панкреатиту [39 ■ –41 ■, 42]. Деякі дослідження та метааналізи підтримують підвищений ризик гострого панкреатиту [43 ■ –45 ■, 46], наприклад, за допомогою агоністів рецепторів глюкагоноподібного пептиду-1 [47] або інгібіторів дипептидеїлпептидази-4 [48]; проте інші спростовують це [49 ■ –51 ■, 52]. Дані про результати гострого панкреатиту у хворих на цукровий діабет суперечливі, деякі повідомляють про гірші результати [53], а інші - про кращі результати [54] і потребують подальших досліджень.
Терапевтичні втручання при ожирінні: Захворюваність, пов’язана з ожирінням, призвела до кількох втручань з метою запобігання або скасування. Хоча вагомих доказів того, що медичні методи лікування ожиріння пов’язані з панкреатитом, бракує, опублікована література, яка пов’язує хірургічні або малоінвазивні втручання з панкреатитом, є досить вагомою і обговорюється нижче:
Баріатрична хірургія: Хірургічні варіанти схуднення включають операцію шлункового шунтування Roux-en-Y (RYGB), лапароскопічну перев'язку шлунка та шлункову шлунково-мазку. Панкреатит може виникати протягом тривалого післяопераційного періоду в 0,2–1% випадків лапароскопічної операції RYGB без жовчнокам’яної хвороби, відмічені при операції [55,56]. Камені в жовчному міхурі та панкреатит становлять 5 і 10% усіх ускладнень у перші 3 роки після операції [57 ■]. Хоча ризик панкреатиту вищий за загальну популяцію (0,02–0,04%), він занадто низький, щоб гарантувати холецистектомію без супутніх жовчнокам’яної хвороби або холециститу. Основними механізмами, що пояснюються підвищеним ризиком жовчнокам’яної хвороби та панкреатиту, є швидка післяопераційна втрата ваги [56] та застій жовчного міхура. Інші механізми, які, як передбачається, викликають панкреатит, включають ампулярний стеноз, сфінктер дисфункції Одді та обструкцію із замкнутим циклом [58 ■] та незидіобластоз [59,60]. Гіперамілаземія та ліпасемія відзначаються у значної частини пацієнтів з післяопераційною непрохідністю тонкої кишки біліопанкреатичної кінцівки [61] без клінічного діагнозу панкреатиту.
Дуодено-тональний шунтування (DJBL). Серія повідомлень про випадок показує, що панкреатит виникає у 2–3% пацієнтів із DJBL [62 ■, 63]. Патофізіологія включає набряк або фізичну блокаду ампули Ватера харчовим матеріалом, що накопичується між дванадцятипалою кишкою і вкладишем DJBL, тиск з боку пристрою, що викликає зворотний рух вмісту дванадцятипалої кишки або блокуючий потік з протоки підшлункової залози, або якір DJBL мігрує до перешкоди ампула.
Шлункові балони: Є кілька повідомлень про гострий панкреатит після розміщення шлункових балонів для схуднення [64,65,66 ■]. Найбільша серія включає 301 пацієнта, якого спостерігали протягом 6 місяців, у двох з них розвинувся панкреатит [67]. Панкреатит може виникнути внаслідок зміщення або тиску на підшлункову залозу. Цікаво, що нова терапія панкреатиту - це швидко оборотний охолоджуючий балон, поміщений у шлунок [68 ■], який трансгастрично охолоджує підшлункову залозу і може сповільнити численні механізми, що діють при панкреатиті одночасно.
Таблиця 1.
Таблиця, що підсумовує механізми, за допомогою яких ожиріння може сприяти виникненню гострого панкреатиту, таким чином збільшуючи частоту гострого панкреатиту, а також погіршує результат гострого панкреатиту, збільшуючи місцеві та системні травми
| Посилення жовчнокам’яної хвороби |
| високий рівень холестерину: зародження кристалів жовчної кислоти, кількість. |
| HTG |
| Немаскований первинний HTG |
| Вторинний HTG |
| Діабет |
| пов'язаний HTG |
| підвищений жовчнокам’яна хвороба |
| Терапії на основі інкретину |
| Терапевтичні втручання при ожирінні |
| Втрата ваги (асоційований застій жовчного міхура) |
| Баріатрична хірургія |
| Дуодено-тональний шунтування |
| Шлункові кулі |
| Роль ожиріння у погіршенні результатів гострого панкреатиту: |
| Збільшення внутрішньопанкреатичного жиру: гірший некроз підшлункової залози |
| Підвищений перипанкреатичний жир: системна токсичність ненасичених жирних кислот, що призводить до дихальної, серцево-судинної, ниркової недостатності |
Роль ожиріння у тяжкості гострого панкреатиту
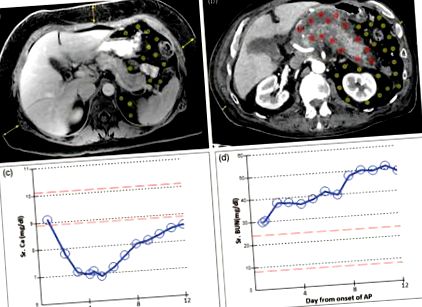
Тяжкість гострого панкреатиту, як правило, не пов'язана з причиною гострого панкреатиту [69–72]. На відміну від підшкірної жирової клітковини, яка рідко впливає на тяжкість гострого панкреатиту [73 ■■], ожиріння, пов’язане зі збільшенням вісцерального жиру в підшлунковій залозі або навколо неї, може погіршити результати гострого панкреатиту [8,14,74,75] (рис. 1А, В ). Б). Це може проявлятися як гіпокальціємія раніше, або як відмова органу пізніше в процесі захворювання (рис. 1C, D). Г). У результаті пошкодження вісцерального жиру, що описується як некроз жиру, є частиною рентгенологічних критеріїв тяжкості панкреатиту [76,77] та переглянутих критеріїв Атланти [78]. Крім того, ожиріння збільшує ризик розвитку ГТГ як перед, так і під час нападу панкреатиту [79 ■]. Тому ожиріння може погіршити панкреатит.
Візуалізація черевної порожнини показує, як розташування жиру впливає на тяжкість панкреатиту. (а) МРТ 50-річної жінки (вага 85 кг, ІМТ 34,4) на другий день жовчного панкреатиту з переважно підшкірним жиром (жовті стрілки) порівняно з вісцеральним жиром (ділянка з жовтими крапками) без некрозу жиру. Пацієнт мав легкий перебіг і не мав симптомів через 3 дні консервативного лікування. (b) КТ 83-річного чоловіка (вага 84 кг, ІМТ 26,6) через 2 тижні на алкогольний панкреатит, що показує мало підшкірного жиру (жовті стрілки), але велику кількість вісцерального жиру (крапки в порожнині очеревини). Жир навколо підшлункової залози брав участь у некрозі перипанкреатичного жиру (червоні крапки), тоді як більш віддалений вісцеральний жир залишався незадіяним (жовті точки). Клінічний перебіг був пов’язаний з ранньою гіпокальціємією (c), нирковою недостатністю> 48 год (d) та пацієнтом, який потребував підтримки вентилятора. АП, гострий панкреатит; КТ, комп’ютерна томографія.
Структури важкого панкреатиту, відзначені при ожирінні:
Схема, що показує, як ожиріння, пов'язане з ІПФ та ППФ, може, відповідно, погіршити некроз підшлункової залози та призвести до MSOF, а також терапевтичні втручання (зелене), які можуть запобігти цьому загостренню. Ініціація АР призводить до витоку ліпази з ацинарних клітин (здорові ацинуси показано рожевим та синім кольорами, пошкоджені оранжевими). Ця ліпаза може гідролізувати TG в IPF та PPF, що вивільняють UFA. Вивільняючись з підшлункової залози з ІПФ, УФА можуть погіршити некроз підшлункової залози або витекти з вісцерального жиру та спричинити системну травму, що призводить до MSOF. АП, гострий панкреатит; IPF, внутрішньопанкреатичний жир; MSOF, мультисистемна недостатність органів; PPF, перипанкреатичний жир; ТГ, тригліцериди; UFA, ненасичена жирна кислота.
Системне пошкодження, включаючи органну недостатність: Хоча близько 80% випадків панкреонекрозу відбувається при некрозі перипанкреатичного жиру (PPF) [81,91], приблизно 10–15% випадків панкреатиту від середньої до важкої форми мають некроз PPF без панкреатичного некрозу підшлункової залози [ 81,91] (рис. 1б - г). PPF, близький до підшлункової залози, такий як перинефричний, брижовий, периспленін схильний до ліполізу. Поширений лише некроз PPF може призвести до помірного гострого панкреатиту до SAP [81,91–93] (рис. 1b - d, рис. 2), а іноді і до летальності [94–96] через системні травми, включаючи шок, нирки та дихальну відмова від токсичності UFA [90 ■■].
Механізми, за допомогою яких ожиріння може посилити панкреатит
При ожирінні жирова тканина може перевищувати 30% маси тіла [97], а вісцеральний жир становить понад 3% маси тіла [98]. Понад 80% маси адипоцитів становить тригліцериди [87–89], які при гідролізі витікаючих ліпаз можуть генерувати три жирні кислоти з кожної розщепленої молекули тригліцеридів. Дослідження, що аналізують склад колекцій некрозу підшлункової залози, повідомляють, що вони мають бути збагачені олеїновою (С18: 1) і лінолевою кислотою (С18: 2) УФА [83,90 ■■, 99]. Крім того, було показано, що цитокіни, такі як інтерлейкін (IL) -1β та IL-8, збільшуються в некротичних колекціях [90 ■■].
ВЛАЖНІ ВЛАЖНІ ВИПУСКИ виділяються, коли є пошкодження клітин, наприклад, при некрозі. DAMP включають високомобільну групову скриньку 1 (HMGB1), розчинний рецептор для кінцевих продуктів гликозирования, ядерні компоненти (наприклад, ДНК, нуклеосоми, гістони), що належать до сімейства білків S100, АТФ та компоненти позаклітинного матриксу, такі як фрагменти гіалурона . Хоке та ін. [132] вперше показав потребу в DAMP-рецепторах TLR9 (агоніст; нуклеїнові кислоти) та P2X7 (агоніст; ATP) при цереуліновому панкреатиті. Пізніше було показано, що внутрішньоклітинний HMGB1 захищає L-аргінін та церулеїновий панкреатит [133]. Хоча сироватковий HMGB1 [134], розчинний рецептор кінцевих продуктів гликозированного розвитку [135], рівень його тонусу [136 ■] та нуклеосоми [137 ■] корелюють із тяжкістю гострого панкреатиту у людини; залишається незрозумілим, чи є DAMP маркерами чи медіаторами результатів SAP, і необхідно виконати переконливі дослідження щодо них, що викликають кінцеві точки, які мають клінічне значення для SAP.
Потенційні методи лікування важкого гострого панкреатиту, пов’язаного з ожирінням
Вибір внутрішньовенних (IV) рідин: Як початкове дослідження Wu et al. [138] повідомляючи, що Лактатовий Рінгер зменшує SIRS та С-реактивний білок більше, ніж фізіологічний розчин, у пацієнтів із гострим панкреатитом, інші дослідження показали подібні результати [139 140 ■]. Потенційні корисні механізми лактатного Рінгера включають 1) вміст кальцію в 3 мЕкв/л, 2) буферизація лактатного Рінгера, тоді як сольовий розчин не є, і 3) лактат у лактатованому Рінгері є агоністом рецептора G-білка (GPR81) і, таким чином, зменшує активація запального та ядерного фактора каппа В [141]. Слід зазначити, що роль GPR81 не вивчалась у мишей із ожирінням або в контексті відмови органів. Крім того, сольовий розчин не має буферної здатності і навряд чи впливатиме на рН крові. Гіпокальціємія є відомим ускладненням САП [105, 106, 108] (рис. 1в). Дослідження, в якому порівнювали позаклітинну заміну кальцію з буферизованим лактатом рН 7,4, показало поліпшені результати в групі кальцію [142 ■]. Таким чином, користь Лактатового Рінгера, швидше за все, полягає в заміні позаклітинного кальцію, який може зв’язувати та омилювати UFA.
Інгібітори ліпази: терапевтичне застосування інгібіторів ліпази покращує результати в етіологічно різних летальних моделях експериментального гострого панкреатиту при ожирінні [83, 102 ■■, 143]. Сюди входить зниження смертності, важкий некроз підшлункової залози, ниркова та дихальна недостатність. Ці переваги також відзначаються при летальному гострому панкреатиті, індукованому одночасно з прийомом тригліцеридів, що містять UFA, виявлені при панкреонекрозі людини [90 ■■, 101]. Однак єдиною схваленою Адміністрацією з питань харчових продуктів та медикаментів інгібітором ліпази, орлістатом є пероральний препарат, який погано всмоктується (Ogden CL, Carroll MD, Curtin LR та ін. Поширеність надмірної ваги та ожиріння у США, 1999–2004 рр.) . JAMA 2006; 295: 1549–1555. [PubMed] [Google Scholar]
- SMD - Вчені шукають волонтерів, щоб випробувати нову "жирову таблетку" для боротьби з ожирінням - Університет королеви Марії в
- Переїдання ризиків для здоров’я - Прентис - 2001 - Дослідження ожиріння - Інтернет-бібліотека Wiley
- Надмірна вага; CDC ожиріння
- Надмірна вага та ожиріння в російській популяції серед дорослих та асоціація з
- Психотичні розлади та ожиріння Новий звіт показує, що винні великі талії Перше дослідження для порівняння