Оновлення в лапароскопічній хірургії при перфорованій виразковій хворобі: сучасний рівень та перспективи
Андреа Панса 1, Хаято Куріхара 1, Мухаммед Ашраф Мемон 2,3,4,5,6
Внески: (I) Концепція та дизайн: Усі автори; (II) Адміністративна підтримка: H Kurihara; (III) Надання навчальних матеріалів або пацієнтів: A Pansa; (IV) Збір та збір даних: A Pansa; (V) Аналіз та інтерпретація даних: А Панса, М.А. Мемон; (VI) Написання рукописів: Усі автори; (VII) Остаточне затвердження рукопису: Усі автори.
Анотація: Виразкова хвороба (PUD), на яку щорічно страждають 4 мільйони людей у всьому світі, має коефіцієнт перфорації від 2% до 14%. Перфорована пептична виразка (PPU) несе значну захворюваність та смертність. Хірургічний ремонт залишається методом вибору для ППУ. Цей огляд літератури включає останні оновлення методів лапароскопічного відновлення ППУ, а також зосереджує увагу на його причинно-наслідкових зв'язках, клінічних особливостях, діагностичній обробці, лапароскопічних та відкритих хірургічних методах, результатах та перспективах на майбутнє. Був проведений великий огляд літератури, а також розглянуто найновіші метааналізи та огляди, що стосуються даної теми. Істотних відмінностей у післяопераційній смертності між відкритим та лапароскопічним підходами для пацієнтів з ППУ не виявлено. Крім того, лапароскопічне відновлення призвело до статистично значущого зменшення післяопераційного болю та мало нижчий ризик зараження рани. Отже, лапароскопічний ремонт є виправданим, якщо ситуація доречна, як обраний спосіб лікування.
Ключові слова: Перфорована виразкова хвороба (PPU); лапароскопія; результат; техніка
Отримано: 09 квітня 2019 р .; Прийнято: 30 жовтня 2019 р .; Опубліковано: 20 січня 2020 р.
Вступ
Управління ППУ здійснюється переважно хірургічно, і було описано кілька методів ремонту.
У 1989 р. Перше лапароскопічне відновлення виразки дванадцятипалої кишки було описано Муре та співавт. (11).
З тих пір було опубліковано багато робіт, що порівнюють лапароскопічний та відкритий підходи.
Цей огляд літератури має на меті оглянути та обговорити найновіші та поточні клінічні застосування лапароскопічної хірургії для ППУ, включаючи її показання, різні методи відновлення та результати.
Клінічні особливості
ППУ часто має неспецифічні симптоми живота, що дещо ускладнює ранню діагностику. Типові симптоми включають раптовий початок сильного болю в животі, нудоту та блювоту та пірексію. Коли відбувається перфорація, шлунковий сік і повітря потрапляють у очеревинний простір і призводять до хімічного перитоніту, що призводить до сильних болів у животі та тахікардії. Раптовий біль у животі, тахікардія та ригідність живота є типовою тріадою ППУ (4). Менш ніж дві третини пацієнтів мають відвертий перитоніт, і в деяких випадках це явище може призвести до затримки діагностики ППУ (12). Раннє втручання має вирішальне значення, оскільки кожна година з моменту появи симптомів знижує шанси на виживання на 2,4% (13,14).
Діагностика
Рентгенологія
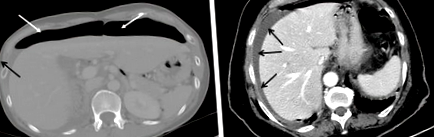
Ерегований рентген грудної клітки зазвичай виконують у пацієнтів з гострим болем у верхній частині живота, підозрілим у перфорації (4). Однак комп’ютерна комп’ютерна томографія з контрастом - найкраща діагностична методика з точністю до 98% (15). Крім того, КТ може виключити інші гострі стани живота, такі як гострий холецистит, гострий панкреатит, гострий апендицит та гостра мезентеріальна ішемія. Деякі з цих гострих абдомінальних станів можуть не вимагати хірургічного втручання принаймні на початковій фазі. У малозабезпечених закладами охорони здоров’я рентген грудної клітки надзвичайно корисний для виявлення вільного повітря під діафрагмою, що підтверджує вісцеральну перфорацію (4). Перфорація виразкової хвороби також може породжувати виявляються сонографічні ознаки, такі як пневмоперитонеум; вільне внутрішньоочеревинне повітря має тенденцію накопичуватися навколо печінки, дванадцятипалої кишки та шлунка, локальне потовщення шлунково-дванадцятипалої кишки, що містить ехогенний вогнище або лінію, наявність локалізованих позасвітлових газів і рідини. Однак сонографія, як правило, не відіграє жодної ролі ні в дослідженні першої лінії, ні в управлінській роботі з PPU (16) (Рисунок 1).
Лабораторія
Лабораторні дослідження, такі як загальний аналіз крові, сечовини та електролітів, C-реактивний білок, амілаза та ліпаза сироватки крові та гази венозної або артеріальної крові, проводяться у пацієнтів з ППУ для виключення інших діагнозів, оцінки функції інших систем і, нарешті, для оцінити гостроту хірургічного стану. Наприклад, підвищений рівень амілази та ліпази в сироватці крові свідчить про гострий панкреатит (17,18). Подібним чином, кількість лейкоцитів і С-реактивного білка зазвичай підвищується в більшості гострих абдомінальних станів через запалення або інфекції, і вони неспецифічні за своєю природою (17). Порушення функції нирок, підвищений рівень лактату та метаболічний ацидоз можуть бути вторинними для ряду гострих абдомінальних захворювань і відображати гіпотонію, неадекватну перфузію, синдром системної запальної реакції (SIRS) та/або пошкодження нирок, але не є специфічними для PPU (7 ). Ці ознаки говорять про гіповолемічний шок та сепсис.
Матеріал і методи
Був здійснений великий пошук літератури для статей, доступних у базі даних PubMed. Для пошуку використовувались терміни «виразка шлунка/дванадцятипалої кишки/пептичної хвороби», «перфорація/перфорація», «лапароскопія/лапароскопія» та «відновлення/операція». Розглядалися лише статті, написані англійською мовою, в яких використовувались дорослі пацієнти.
Лапароскопічний підхід
Більшу частину історії лікування лапаротомія та безпосереднє закриття перфорації перерваними швами та сальниковою пробкою (Cellan-Jones) були основним підходом до PPU (7). Однак за останні два з половиною десятиліття підхід з мінімальним доступом став життєздатним варіантом. Незважаючи на ці рішення, не кожен пацієнт підходить для лапароскопії, і тому вибір пацієнта для лапароскопічної хірургії має вирішальне значення (19).
Підбір пацієнта
Фактори оцінки Бої: (I) супутня важка медична хвороба; (II) передопераційний шок (стійка гіпотензія: систолічний артеріальний тиск 40 мм рт. Ст. Від вихідного рівня); (III) тривалість перфорації> 24 години (тривалість перфорації визначалася як часовий інтервал між початком сильних гострих болів у животі та часом прибуття до лікарні). Оцінка: 0–3 (кожен фактор набирає 1 бал, якщо позитивний). Адаптовано за матеріалами Lohsiriwat V, Prapasrivorakul S, Lohsiriwat D. Перфорована пептична виразка: клінічна картина, результати хірургічного втручання та точність бальної системи Бої при прогнозуванні післяопераційної захворюваності та смертності. World J Surg 2009; 33: 80-5. ППУ, перфорована виразкова хвороба; АБО, співвідношення шансів.
Хірургічна техніка
Немає згоди щодо того, як виконати лапароскопічний ремонт PPU, оскільки це залежить від уподобань оператора. Бертлефф та ін. переглянув 29 досліджень і повідомив, що 44% операторів вирішили встати між ніг пацієнта, тоді як 33% воліли виконувати процедуру стоячи на лівому боці пацієнта. Крім того, кількість, розміщення та розмір троакарів різнились у хірургів (2). Назогастральний зонд використовували у 96% випадків, а дренаж залишали в 79% випадків, хоча немає жодних доказів того, що дренаж впливає на частоту післяопераційних внутрішньочеревних збірників (23).
Крім того, ідеальна хірургічна техніка для лапароскопічного відновлення перфорації залишається невизначеною; лапароскопічні методи відновлення дзеркальні методи відкритої хірургії, але, як повідомляється, потрібно більше часу операції. Щоб усунути цю проблему, були опубліковані деякі дослідження прямого шва без накладення яєчників, які вказують на значно скорочену тривалість операції. Уникнення оментопластики може скоротити тривалість операцій, але може бути причиною більш високого рівня витоку або дуоденальної стриктури (24,25). Недавнє дослідження Wang et al. порівняла ефективність безшовного накладеного пластиру на сальнику з накладеним пластиром після прямого закриття перфорації у 43 пацієнтів. Тривалість операції була значно коротшою у групі без накладання швів на накладних пластиках. Не було статистично значущої різниці в результатах між безшовним та накладеним пластиком на сальниковому пластирі. Ця робота вказує на те, що обидві методи можуть бути ефективними та безпечними для лапароскопічного відновлення ППУ (26). Також була описана безшовна техніка, що включає желатинову губкову пробку та фібриновий клей для заклеювання (27). Однак він не отримав широкого поширення через високий рівень витоку місця ремонту (20).
Промивання очеревини
Промивання очеревини є одним з ключових етапів хірургічного лікування ППУ (8), але це також може продовжити час операції. Не існує єдиної думки щодо кількості рідини, яку потрібно використовувати для зрошення.
В огляді від Bertleff et al. який включав 29 досліджень, промивання було завершено 2-6 літрами теплого сольового розчину, але також повідомлялося про промивання до 10 літрів (2). Сіов та ін. описав сфокусований послідовний спосіб для проведення промивання очеревини, який передбачав промивання квадранта в квадрант з нахилом пацієнта та перемиканням положення між хірургом та водієм камери. Потім рідину відсмоктували, поки поглиблення не очистились від сміття. У цій серії серій не було післяопераційних внутрішньочеревних абсцесів або зборів (28).
Перетворення
Періопераційна захворюваність та смертність
PPU пов'язаний зі значною післяопераційною захворюваністю та смертністю, незалежно від того, є хірургічна операція лапароскопічною чи відкритою (35). Оцінювана післяопераційна смертність коливається від 1,3% до 20%, при цьому 30-денна смертність досягає 20%, а 90-денна смертність досягає 30% (13,18,36-40). Фактори ризику смертності нічим не відрізняються ні при відкритому, ні при лапароскопічному підході і включають шок при надходженні, супутні захворювання, операції з резекції, жінки, пацієнти літнього віку, затримка прояву більше 24 годин, метаболічний ацидоз, гостра ниркова недостатність, гіпоальбумінемія недостатня вага та курці.
Повідомлялося про хірургічні ускладнення після лапароскопічного відновлення ППУ, включають інфікування на місці хірургічного втручання (SSI), внутрішньочеревний збір/абсцес, зникнення рани, внутрішньошкірні свищі, перитоніт, клубова кишка, пневмонія та поперечні грижі (4,21,41). Мета-аналіз Тана та співавт. зазначив, що лапароскопічний ремонт мав нижчий загальний рівень ускладнень, ніж відкритий ремонт для PPU, але ця різниця не досягла статистичної значущості (P> 0,05) (41). Коли проводився підгруповий аналіз ускладнень, лапароскопічний підхід мав подібну частоту витоку ділянки репарації, внутрішньочеревних колекцій, післяопераційного кишечника, інфекції сечовивідних шляхів та пневмонії. Однак показник SSI був нижчим у групі лапароскопії (P
Висновки
Перфорація зустрічається у 2–14% хворих на виразкову хворобу, і вона залишається другою за частотою причиною вісцеральної перфорації, що вимагає термінової операції. Діагноз повинен базуватися на високому показнику підозри, що вимагає належного клінічного анамнезу та обстеження, доповненого аналізами крові та рентгенологічними дослідженнями, серед яких КТ черевної порожнини з найвищим контрастом є найнадійнішим діагностичним інструментом у гемодинамічно стабільних пацієнтів. Раннє втручання (24 години, пацієнт ≥70 років та ASA 3. Пацієнти з високим ризиком дійсно повинні лікуватися відкритою хірургічною операцією, особливо ті, які є гемодинамічно нестабільними (20). LFA також може бути вибірково прийнята для пацієнтів з оцінкою Бої ≥2, за умови, що оцінка ASA була
Подяки
Виноска
Конфлікт інтересів: Автори не мають заявляти про конфлікт інтересів.
Етична заява: Автори несуть відповідальність за всі аспекти роботи, забезпечуючи належне дослідження та вирішення питань, що стосуються точності або цілісності будь-якої частини роботи.
- Коли пацієнтам із виразковою хворобою, що кровоточать, слід відновити пероральний прийом Рандомізоване контрольоване дослідження -
- Роль харчування немовлят у профілактиці захворювань у майбутньому
- Історія ваги в клінічній практиці Стан науки та майбутні напрямки - Кушнер - 2020
- Вплив збільшення індексу маси тіла на лапароскопічну хірургію при раку товстої кишки та прямої кишки - Белл
- Лікувальне харчування при ускладненнях виразкової хвороби; без холестерину